제2형 당뇨병 환자의 당뇨병성망막증 정도에 영향을 미치는 요인*
Factors Influencing the Level of Diabetic Retinopathy in Patients with Type 2 Diabetes Mellitus*
Article information
Trans Abstract
Purpose
This study was a descriptive survey research to identify whether characteristics of patients with type 2 diabetes mellitus, their knowledge about diabetes, and self-care behavior impacted on the level of diabetic retinopathy.
Methods
Participants were 133 patients who had type 2 diabetes mellitus and were being seen at a hospital in Korea. The scale for knowledge about diabetes had 24 items, the scale for self-care behavior, 20 items, and the level of diabetic retinopathy was classified according to the international clinical diabetic retinopathy severity measurement standards.
Results
The influence of the independent variables on the level of diabetic retinopathy showed that age, job, time since onset of Diabetes Mellitus, regular ophthalmologic examinations, and systolic blood pressure were identified as factors affecting the level of diabetic retinopathy. The explanation power of this regression model was 23.0% and it was statistically significant (F=5.42, p<.001).
Conclusion
Early education about occurrence of diabetes related diseases, specifically diabetic retinopathy should be provided for patients from younger ages. Moreover, for disease management, social support is needed from co-workers and friends. Efforts to encouraged prevention and delay of diabetic retinopathy should include control of blood sugar and blood pressure.
서 론
연구의 필요성
당뇨병은 인슐린의 분비 저하나 인슐린의 활동장애로 나타나는 만성적인 고혈당을 특징으로 하는 대사성 질환으로 국제당뇨병연맹에서는 전 세계적으로 당뇨병 환자가 10초마다 3명이 새로 발생하고 있으며, 2035년에는 약 5900만 명으로 증가할 것으로 예상하고 있다[1]. 한국에서도 당뇨병 유병률이 지속적으로 증가하여 2011년 만 30세 이상 당뇨병 유병률은 약 10%로 성인 10명중 1명이 당뇨병 환자(약 320만 명)인 것으로 보고되었고[2], 2012년 당뇨병이 사망원인 5위를 차지하였다[3]. 식생활의 서구화, 스트레스 증가, 운동 부족 그리고 평균수명의 연장에 따른 노인인구의 증가로 2050년에는 약 600만 명으로 향후 40년간 약 2배 증가할 것으로 예상하고 있다[4].
당뇨병은 완치가 어려운 질병 중 하나이며, 당뇨병에서의 치료는 질병으로 인한 대사 장애를 개선하여 합병증 발생을 예방 및 지연시키기 위해 질병을 지속적으로 조절해 가는 과정이라고 할 수 있다[4]. 당뇨병 환자의 질병 이환기간이 길고 혈당조절이 적절하게 되지 않으면 합병증이 증가한다는 사실은 이미 여러 연구에서 밝혀져 있으며[5-6], 당뇨병에 의한 만성합병증을 예방하는 것은 환자의 삶의 질과 사망률과 관련되어 매우 중요하다[7]. 당뇨병의 만성합병증 가운데 미세혈관 합병증인 당뇨병성망막증은 당뇨병의 매우 특징적인 혈관합병증으로 이환율이 당뇨환자들 중 34.6%에 이르고[8], 20-74세의 일을 할 수 있는 성인에서 실명의 가장 흔한 원인이 되어[9] 개인의 삶의 질을 크게 저하시킬 뿐만 아니라, 의료비 부담을 증가시켜 사회적으로 큰 손실을 야기하고 있다[10].
당뇨병성망막증의 발생 및 진행과 관련된 요인을 찾기 위한 연구가 활발히 진행되고 있으며, 대부분의 연구에서 당뇨병의 이환기간[8,11-15]과 당화혈색소[8,11,13,15]를 주요 위험 요인으로 보고하고 있다. 당화혈색소는 당뇨병성망막증의 발생과 악화를 예측하는 가장 의미 있는 위험요인으로 알려져 있으며[16], 당화혈색소가 1% 상승할 때 당뇨병성망막증의 발생은 16%, 증식성 당뇨병성망막증으로의 진행은 19% 증가하는 것으로 알려져 있다[11].
당뇨병성망막증의 발생 및 진행과 관련된 위험요인은 연구방법이나 대상자의 특성에 따라 차이는 있으나, 당뇨병의 이환기간과 같은 교정 불가능한 원인도 관련이 있지만, 혈당조절과 같은 조정 가능한 원인과도 관련이 있다는 연구들을 통해 철저한 혈당조절로 당뇨병성망막증의 발생 및 진행을 지연시킬 수 있다[17]. 그러기 위해서 당뇨병 환자는 혈당조절 및 합병증 예방과 건강증진을 위하여 자신이 갖고 있는 질병에 대한 올바른 지식과 꾸준한 자기관리를 통하여 질병을 대처해 나가는 것이 필요하다[4,18]. 선행연구에서도 당뇨지식 점수가 높을수록 당화혈색소는 감소하는 것으로 나타났고[19-20], 자가간호행위 이행이 높을수록 혈당관리 지표가 되는 당화혈색소를 감소시키며[21], 당화혈색소 감소로 혈당이 조절되면 당뇨병 환자들의 삶의 질을 떨어뜨리는 미세혈관 합병증을 줄일 수 있다고 하였다[6]. 반면 2011년도 제5기 국민건강영양조사 데이터를 분석하여 당뇨환자에서 당뇨관리교육 여부와 당뇨병성 망막병증의 발생 관련성 정도를 분석한 결과, 통계적으로 유의하지는 않았으나 당뇨관리교육을 받은 교육군(28%)이 비교육군(24%)보다 더 많은 수의 망막병증이 발생한 것으로 나타났다[13]. 이처럼 당뇨병 환자의 당뇨병성망막증 발생 및 진행에 영향을 미치는 요인을 확인한 선행연구들의 결과가 일관되지 않으므로 이에 대한 지속적인 연구가 필요하다.
그런데 지금까지 시도된 연구들은 거의 대부분 의학적 연구들로 당뇨병성망막증의 영향요인으로 대상자의 인구학적 특성과 당뇨병 이환기간, 혈액검사를 비롯한 생리학적 변수들만 주로 포함하였고, 만성 질병관리에 대한 올바른 지식습득과 자가 관리가 매우 중요함에도 불구하고 당뇨지식과 당뇨병의 자가간호행위 이행을 함께 고려하여 당뇨병성망막증의 발생 및 진행과 관련된 위험요인을 폭넓게 조사한 연구는 찾아보기 어려웠다. 이에 본 연구에서는 당뇨병성망막증의 발생 및 진행을 지연시키는데 영향을 미치는 요인을 폭넓게 확인하여 이들의 관리를 통해 당뇨병 환자의 보다 나은 삶의 질 향상에 기여할 수 있는 기초자료를 제공하고자 한다.
연구 목적
본 연구의 목적은 제2형 당뇨병 환자의 특성, 당뇨지식 및 자가간호행위가 당뇨병성망막증 정도에 영향을 미치는 요인을 확인하는 것이며, 이를 위한 구체적인 목적은 다음과 같다.
첫째, 대상자 특성, 당뇨지식, 자가간호행위 및 당뇨병성망막증 정도를 확인한다.
둘째, 대상자 특성에 따른 당뇨병성망막증 정도의 차이를 확인한다.
셋째, 대상자의 특성(연령, 당뇨병 이환기간, 혈액검사, 혈압), 당뇨지식, 자가간호행위와 당뇨병성망막증 정도 간의 상관관계를 확인한다.
넷째. 당뇨병성망막증 정도에 영향을 미치는 요인을 확인한다.
연구 방법
연구 설계
본 연구는 제2형 당뇨병 환자의 당뇨병성망막증 정도에 영향을 미치는 요인을 확인하기 위한 서술적 조사연구이다.
연구 대상자
연구 대상자는 Y대학병원의 당뇨를 진단받고 안과 외래에 내원한 당뇨병 환자 중 대상자 선정기준에 부합하는 환자로 하였다. 연구 대상자 수는 G-power 3.1.9.2 program을 이용하여 Linear Multiple Regression 분석을 기준으로 Two tail, 중간효과크기(f2) .15, 유의수준(α) .05, 통계적 검정력(1-β) .95로 산출한 결과, 최소 표본크기는 89명이며 본 연구에서 최종 분석된 133명은 최소 표본크기를 충족하였다. 구체적인 선정기준은 다음과 같다.
첫째, 제2형 당뇨병 진단을 받은 20세 이상 성인 환자
둘째, 안과를 방문하여 안저검사를 받은 자
셋째, 최근 3개월 이내의 당화혈색소와 임상화학검사 결과를 확인할 수 있는 자
넷째, 본 연구의 목적을 이해하고 연구 참여에 동의한 자
다섯째, 설문지 응답을 위해 글을 읽을 수 있고 의사소통이 가능한 자
여섯째, 다른 안과질환이 없는 자
연구 도구
● 대상자 특성
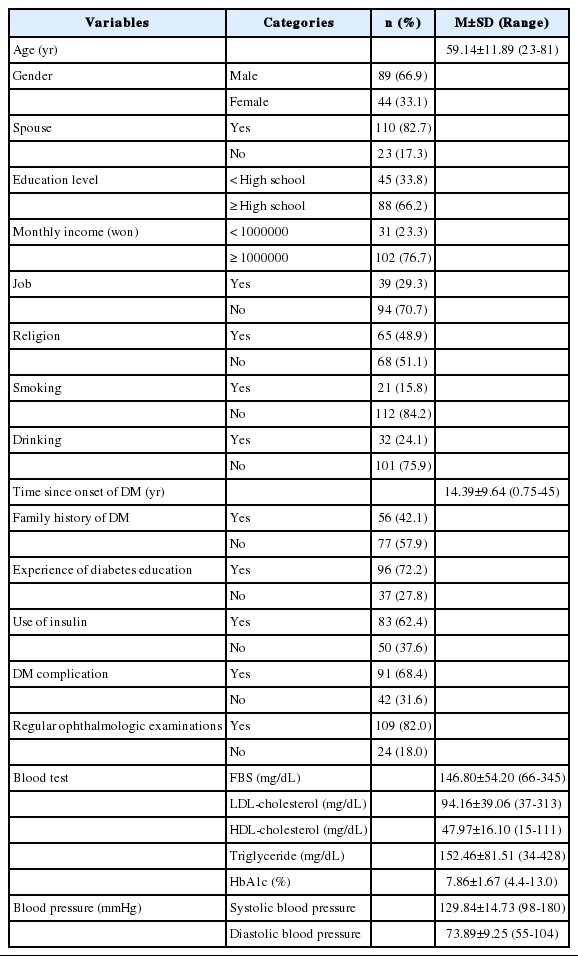
대상자 특성은 인구사회학적 특성으로 연령, 성별, 배우자, 교육 정도, 월 소득, 직업, 종교, 흡연, 음주여부를 조사하였고, 질병관련 특성으로 이환기간, 가족력, 당뇨교육경험, 인슐린 사용, 동반질환, 정기적인 안과검진, 혈액검사(공복혈당, LDL-콜레스테롤, HDL-콜레스테롤, 중성지방, 당화혈색소), 혈압을 확인하였다.
∙ 공복혈당
최소 8시간 이상 음식을 섭취하지 않은 상태에서 공복 혈장 혈당을 측정한 값으로 정상범위는 100 mg/dL 미만이며, 126 mg/dL 이상을 당뇨병으로 진단한다[4]. 본 연구에서는 진단검사의학과에서 측정한 수치로 의무기록을 통해 수집한 최근 3개월 이내의 가장 마지막으로 측정한 공복혈당 수치를 의미한다.
∙ 콜레스테롤
최소 8시간 이상 금식을 유지한 상태에서 측정한 혈장 내 측정값으로 당뇨병 환자에서의 혈중지질 목표는 LDL-콜레스테롤 100 mg/dL미만, HDL-콜레스테롤 농도는 남자 40 mg/dL 이상, 여자 50 mmHg이상, 중성지방 150 mg/dL미만으로 한다[4]. 본 연구에서는 진단검사의학과에서 측정한 수치로 의무기록을 통해 수집한 최근 3개월 이내의 가장 마지막으로 측정한 콜레스테롤 수치를 의미한다.
∙ 당화혈색소
당화혈색소는 혈중에 포도당이 결합된 혈색소로 3개월 내외의 혈당 평균치를 반영하며 정상범위는 5.7%미만으로, 6.5%이상을 당뇨병으로 진단한다[4]. 본 연구에서는 진단검사의학과에서 측정한 수치로 의무기록을 통해 수집한 최근 3개월 이내의 가장 마지막으로 측정한 당화혈색소 수치를 의미한다.
∙ 혈압
당뇨병 환자에서의 목표 혈압은 수축기 혈압 140 mmHg미만, 이완기 혈압 80 mmHg미만으로 한다[4]. 본 연구에서는 혈압은 병원 내원 시 5분 이상 휴식을 취하게 한 후 혈압계(OMRON, china)를 사용하여 서면 동의서를 작성한 후 1회, 설문지 작성을 마친 후 1회, 총 2회 측정한 값의 평균 수축기혈압(mmHg), 이완기혈압(mmHg)을 의미한다.
● 당뇨지식
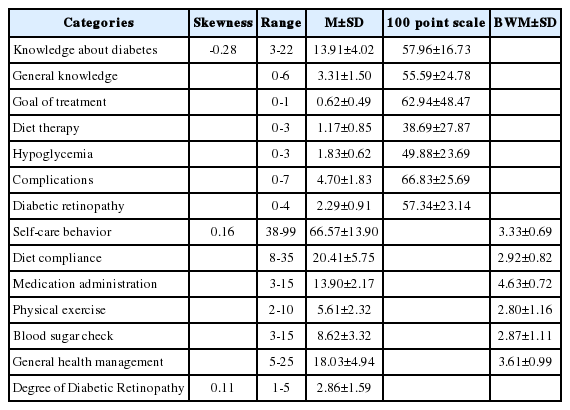
당뇨지식은 Shim 등[18]이 개발한 당뇨병 지식 평가를 위한 두 가지 동형의 일차 문제지와 이차 문제지를 개발자의 허락 하에 안과외래를 방문한 제2형 당뇨병환자 8명에게 예비조사를 실시한 결과, 난이도(0.13-0.88)가 적절하며, 문항 변별도(0.33이상)가 좋게 나온 이차 문제지를 사용하여 측정하였다. 이 도구는 총 26문항으로 당뇨병에 대한 일반적인 지식(6문항), 치료목표(1문항), 식이요법(3문항), 저혈당(3문항), 합병증(7문항)과 인슐린 사용 환자만을 위한 6문항으로 구성되어 있다. 본 연구에서는 인슐린 사용 환자만을 위한 6문항을 제외한 20문항과 당뇨병성망막증과 관련된 지식을 확인하기 위하여 문헌고찰과 망막 전문의 1인, 간호학 교수 1인의 검토를 거쳐 ‘망막검사 시작시기’, ‘안저검사 간격’, ‘당뇨병성망막증 예방을 위해 가장 중요한 것’, ‘당뇨병성망막증을 발생시키는 위험요인’을 묻는 4문항을 추가하여 총 24문항으로 구성하였고, 질문에 대해 맞으면 1점, 틀리면 0점으로 부여한 점수를 100점 만점으로 환산하여 점수가 높을수록 당뇨지식이 높은 것을 의미한다.
● 자가간호행위
자가간호행위는 Kim [21]이 개발한 자가간호행위 이행도구를 도구 개발자의 허락을 받고 사용하였는데, 문항구성은 식이실천(7문항), 약물투여(3문항), 신체적 운동(2문항), 당검사(3문항), 일반적인 건강관리(5문항)의 총 20문항으로 5점 평정척도이며, ‘전혀 못했다’ 1점부터 ‘언제나 잘했다’ 5점까지로 평가하여 점수범위는 20점에서 100점으로 점수가 높을수록 자가간호행위 이행정도가 높음을 의미한다. 도구의 개발 당시 신뢰도 Cronbach’s α는 .85이었으며 본 연구의 신뢰도 Cronbach’s α는 .88이었다.
● 당뇨병성망막증 정도
당뇨병성망막증은 만성적으로 높은 혈당 상태로 인해 모세혈관에 손상이 생기고, 이로 인해 망막전반에 허혈손상이 일어나 신생혈관이 발생하여 실명으로 이어지는 대표적인 망막질환이다[22]. 본 연구에서 당뇨병성망막증 정도는 국제 임상 당뇨망막병증 중증도(International clinical diabetic retinopathy disease severity scale) 기준에 의해: (1) 당뇨망막병증의 소견이 없음[no Diabetic Retinopathy (DR)], (2) 경도 비증식 당뇨망막병증[mild Non-Proliferative Diabetic Retinopathy (NPDR)], (3) 중등도 비증식 당뇨망막병증(moderate NPDR), (4) 심한 비증식 당뇨망막병증(severe NPDR), (5) 증식 당뇨망막병증[Proliferative Diabetic Retinopathy (PDR)]로 정도를 구분한다[23]. 대상자의 양안을 산동 시킨 후 망막전문의 1인과 안과 전공의 1인 두 사람이 당뇨병성망막증의 정도를 구분하였으며, 양안의 당뇨망막병증의 진행 정도가 다른 경우에는 더 심한 눈의 정도를 채택하였다. 당뇨병성망막증 정도는 소견 없음 1점부터 증식 당뇨망막병증 5점까지로 점수를 부여하여 점수가 높을수록 당뇨병성망막증의 정도가 심한 것을 의미한다.
자료 수집 방법 및 절차
본 연구를 위하여 연구 계획서를 대학 윤리심의위원회에 제출하여 승인(YWNR-15-0-058)을 받은 후 2015년 10월 12일부터 2015년 11월 13일까지 자료 수집을 시행하였다. G도 Y대학병원의 안과외래를 방문하여 담당의사에게 본 연구에 대해 설명하고, 환자의 설문조사와 의무기록열람과 혈액검사 결과에 대한 자료수집의 허락을 받았다. 외래 간호사의 협조를 얻어 당일 진료 예약인 외래 환자의 명단을 확보하였고, 안과 전공의의 협조를 얻어 협진 환자 명단을 확보하여 이중 본 연구의 대상자를 확인하였다. 시력/안압 검사를 마치고 산동제를 점안하기 전 대상자에게 연구진행에 대한 설명을 한 후, 연구 참여에 동의한 경우 서면 동의서를 작성하였다. 대상자에게 구조화된 설문지를 통해 설문조사를 실시하였다. 작성 가능한 환자들은 직접 설문지를 작성하도록 하였고, 시력이 나쁘거나 지면을 통한 의미전달에 어려움이 있는 대상자는 연구의 목적과 설문지에 대한 비밀보장을 교육받은 연구보조원 1인과 연구자가 개별 면접을 통하여 조사하였으며, 설문지 작성은 15분 정도 소요되었다. 대상자의 혈압은 5분 이상 안정을 취하고 서면 동의서를 작성한 후 1회, 설문지 작성을 마친 후 1회, 총 2회 측정한 값의 평균을 사용하였다. 혈액검사 수치는 대상자의 동의하에 의무기록을 통해 조사하였으며, 최근 3개월 이내의 가장 마지막으로 측정한 검사결과를 사용하였다. 당뇨병성망막증 정도의 구분은 망막전문의 1인과 안과 전공의 1인 두 사람이 평가하였다.
자료 분석 방법
수집된 자료는 IBM SPSS 21 통계프로그램을 이용하여 전산통계 처리하였으며, 당뇨지식, 자가간호행위 및 당뇨병성망막증 정도의 왜도를 확인한 결과, 세 변수 모두 ±1.96 사이로 정규분포의 가정을 충족하므로 다음의 통계분석 방법을 사용하여 자료를 분석하였다.
첫째, 대상자 특성에 따른 당뇨병성망막증 정도의 차이를 확인하기 위하여 t-test를 이용하여 분석하였다.
둘째, 대상자 특성(연령, 당뇨병 이환기간, 혈액검사, 혈압), 당뇨지식, 자가간호행위와 당뇨병성망막증 정도 간의 상관관계를 확인하기 위하여 Pearson correlation coefficient을 이용하여 분석하였다.
셋째, 대상자 특성, 당뇨지식 및 자가간호행위에 따른 당뇨병성망막증 정도에 유의한 변수와 당화혈색소, 당뇨지식 및 자가간호행위가 당뇨병성망막증 정도에 미치는 영향을 확인하기 위하여 다중회귀분석을 이용하여 분석하였다.
연구 결과
대상자 특성, 당뇨지식, 자가간호행위 및 당뇨병성망막증 정도
● 대상자 특성
대상자의 연령은 23-81세까지 분포하며 평균 59.14세이다. 이 중 남자는 66.9%이며, 82.7%는 배우자가 있고, 교육정도는 고등학교 졸업 이상이 66.2%, 월 소득은 100만원 이상이 76.7%였다. 대상자의 70.7%가 직장이 없었으며, 51.1%는 종교가 없었다. 대상자의 84.2%는 흡연을 하지 않으며, 75.9%는 음주를 하지 않았다. 당뇨병 이환기간은 9개월부터 45년까지 분포하며 평균 14.39년이었다. 가족력이 없는 대상자가 57.9%이었으며, 72.2%는 당뇨교육경험이 있으며, 62.4%가 인슐린을 사용하고 있고, 68.4%가 동반질환을 갖고 있다. 대상자의 82.0%는 3개월 또는 6개월마다 정기적으로 안과검진을 받고 있는 것으로 확인되었다. 공복혈당은 평균 146.80 mg/dL, LDL-콜레스테롤은 평균 94.16 mg/dL, HDL-콜레스테롤은 평균 47.97 mg/dL, 중성지방은 평균 152.46 mg/dL이었다. 그리고 당화혈색소는 4.4-13.0%까지 분포하며 평균 7.86%이었고, 수축기혈압 평균은 129.84 mmHg, 이완기혈압 평균은 73.89 mmHg로 확인되었다(Table 1).
● 대상자의 당뇨지식, 자가간호행위, 및 당뇨병성망막증 정도
당뇨지식은 100점으로 환산하였을 때, 평균 57.96점으로 나타났다. 하부영역별 분석에서는 합병증에 대한 지식수준이 66.83점으로 가장 높았으며, 식이요법과 관련된 지식이 38.69점으로 가장 낮은 경향을 보였다. 또한 자가간호행위는 최소 38점에서 최대 99점까지 분포하며, 평균 66.57점(5점 척도 평량평균 3.33점)으로 나타났다. 하부영역별로 살펴본 결과 약물 투여가 4.63점으로 가장 높았으며, 신체적 운동에 대한 자가간호행위가 2.80점으로 가장 낮은 경향을 보였다. 당뇨병성망막증 정도는 최대 5점 가운데 평균 2.86점으로 확인되었으며, mild NPDR 17명(12.8%), severe NPDR 20명(15.0%), moderate NPDR 21명(15.8%), PDR 32명(24.1%), no DR 43명(32.3%)순으로 당뇨망막병증 소견 없음이 가장 많은 경향을 보였다(Table 2).
대상자 특성에 따른 당뇨병성망막증 정도
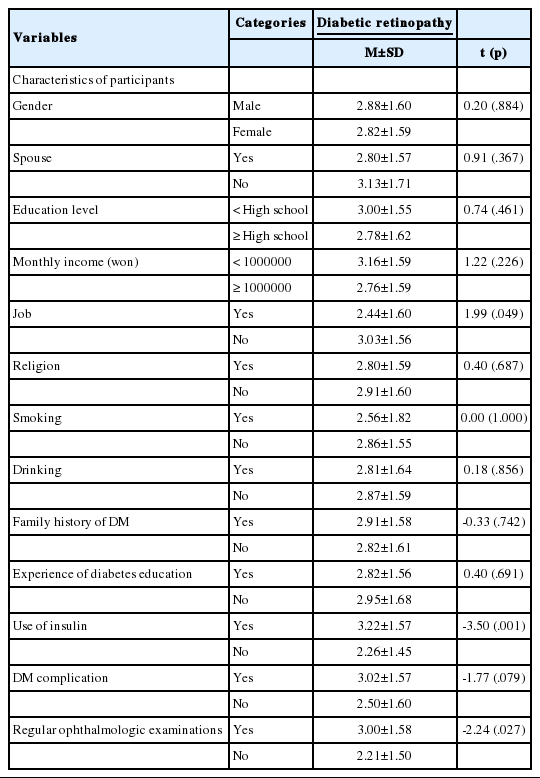
대상자 특성에 따른 당뇨병성망막증 정도를 분석한 결과, 직업(t=1.99, p=.049), 인슐린 사용(t=-3.50, p=.001), 정기적인 안과검진여부(t=-2.24, p=.027)에 따라 당뇨병성망막증의 정도에서 유의한 차이가 있는 것으로 나타났다. 직업이 없고, 인슐린을 사용하며, 3개월 또는 6개월마다 정기적으로 안과검진을 받는 대상자가 당뇨병성망막증의 정도가 심하였다(Table 3).
대상자 특성(연령, 이환기간, 혈액검사, 혈압), 당뇨지식, 자가간호행위와 당뇨병성망막증 정도 간의 상관관계
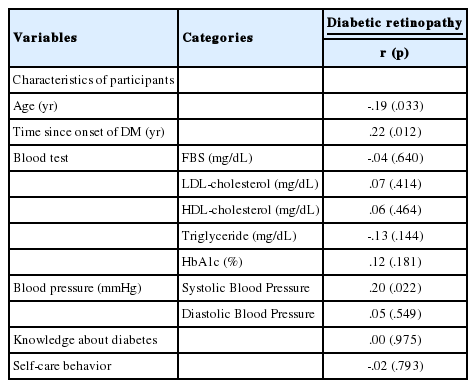
대상자 특성(연령, 이환기간, 혈액검사, 혈압), 당뇨지식 및 자가간호행위와 당뇨병성망막증 정도 간의 상관관계를 분석한 결과, 연령(r=-.19, p=.033), 이환기간(r=.22, p=.012), 수축기혈압(r=.20, p=.022)과 유의한 상관성이 있는 것으로 나타났다. 연령이 낮을수록, 이환기간이 길수록, 수축기혈압이 높을수록 당뇨병성망막증의 정도가 심한 것으로 나타났다. 반면, 당뇨 지식과 자가간호행위는 당뇨병성망막증 정도와 유의한 상관관계가 없는 것으로 나타났다(Table 4).
당뇨병성망막증 정도에 영향을 미치는 요인
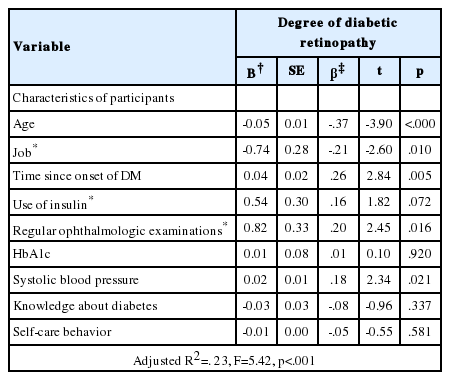
회귀분석 시 다중공선성을 살펴본 결과 공차한계는 0.1이상, 분산팽창요인은 10이하 이어야 한다는 조건을 만족하였으며, 다중공선성이 존재하지 않음을 확인하였다[공차한계: 0.65-0.98, VIF (Variation Inflation Factor): 1.02-1.55].
당뇨병성망막증 정도에 대한 독립변수의 영향력을 분석한 결과 연령(β=-.37, p=.000), 직업(β=-.21, p=.010), 이환기간(β=.26, p=.005), 정기적인 안과검진여부(β=.20, p=.016), 수축기혈압(β=.18, p=.021)이 당뇨병성망막증 정도에 영향을 미치는 요인으로 나타났다. 이 모형의 설명력은 23.0%이며, 회귀모형은 통계적으로 유의한 것으로 나타났다(F=5.42, p<.001)(Table 5).
논 의
본 연구에서 당뇨병성망막증 정도에 유의한 차이 또는 상관관계를 보인 변수와 선행연구를 통해 당뇨병성망막증 발생 및 진행에 영향을 미치는 주요 변수인 당화혈색소, 그리고 본 연구의 주요 관심 변수인 당뇨지식과 자가간호행위를 독립변수로 투입하여 다중회귀분석을 시행한 결과, 연령, 직업, 이환기간, 정기적인 안과검진 여부, 수축기혈압이 당뇨병성망막증 정도에 영향을 미치는 유의한 변수로 확인되었다. 이들 변수를 고려하여 제2형 당뇨병 환자의 당뇨병성망막증을 예방 또는 지연시키기 위해 추후 임상현장에서 어떻게 간호를 제공하는 것이 바람직한지에 대해 선행연구의 결과와 비교하여 고찰하고자 한다.
본 연구 결과를 구체적으로 살펴보면 연령이 낮을수록 당뇨병성망막증의 정도가 심한 것으로 확인되었는데 이는 연령이 높을수록 당뇨병성망막증의 발생률이 높아진다는 연구[14]와 연령이 당뇨병성망막증의 진행[11]이나 당뇨병성망막증 유무[13]에 유의한 차이를 보이지 않는 것으로 나타난 연구와는 상이한 결과이다. 이는 당뇨병성망막증의 발생과 진행을 예방하기 위해서는 초기 관리가 중요한데[24], 초기의 당뇨병성망막증은 시력에 큰 영향을 미치지 않아[10] 질병의 심각성을 인지하지 못해 젊은 나이에 이미 망막증의 정도가 심해진 것으로 생각된다. 그리고 본 연구대상자의 연령 범위가 23세부터인 것을 감안할 때, 본 연구 대상자 가운데 젊은 나이에 당뇨병이 발병한 대상자의 분포가 높아 혈당조절이 잘 되지 않는 질환 초기 단계에 합병증인 당뇨병성망막증이 발생한 대상자가 많았기 때문으로 추정된다. 또한 본 연구결과는 연령이 높을수록 당화혈색소가 감소하였는데 그 이유를 연령이 높아질수록 시간적 여유와 함께 건강에 대한 관심이 높아져 자가관리를 잘하고 있기 때문이라고 언급한 것[25]과 어느 정도 일맥상통한다. 결국 당뇨병 발병시기가 어릴수록 질병에 대한 자가관리가 부족하여 혈당조절이 잘 안되므로 당뇨합병증이 더 빨리 발생할 수도 있음을 생각해 보게 하는 결과이다. 따라서 당뇨병이 젊은 나이에도 발생할 수 있음을 인식시키고, 당뇨병의 미세혈관 합병증인 당뇨병성망막증을 예방하기 위해 합병증 교육을 조기에 강조할 필요성이 있음을 확인할 수 있다.
그리고 직업이 없는 대상자에게서 당뇨병성망막증의 정도가 심한 것으로 나타났는데, 선행연구[14]에서도 직업이 없거나 집안일을 주로 하는 주부가 당뇨병성망막증의 위험도가 높은 것으로 확인되어 본 연구와 일치하는 결과를 보였다. 이러한 결과는 직장생활을 통하여 많은 정보를 교환하고 자가간호행위를 이행함에 있어 동기부여가 되었을 것으로 생각된다. 또한 배우자를 비롯한 가족 및 주변인의 지지를 받는 대상자가 자가간호행위 이행을 잘하고 있었고 당화혈색소가 낮았던 결과[19]에 비추어 볼 때, 사회적 지지가 자가간호행위를 효과적으로 수행할 수 있도록 돕고, 이것이 혈당 조절과 연결되어[26] 결국 당뇨병성망막증의 정도에 영향을 미칠 수 있으므로 직장에서 건강관리 및 건강교육 제공시에 제2형 당뇨병 대상자의 질병관리에 보다 더 관심을 가질 필요가 있다고 생각한다.
당뇨병의 이환기간이 길수록 당뇨병성망막증의 정도가 유의하게 심해진 본 연구의 결과는 질환의 이환기간이 당뇨병성 망막증의 위험요인이라는 다수의 선행연구[8,11-15]와 일치하는 결과이다. 반면 기존 연구에서 이환기간과 더불어 당화혈색소 또한 당뇨병성망막증 발생의 주요한 위험 요인이라는 결과와는 다르게 당화혈색소는 유의하지 않았다. 선행연구[12]에서도 당뇨병성망막증의 발생 및 진행에 당화혈색소는 유의하지 않은 결과로 나타나 본 연구 결과를 지지한다. 이 선행연구[12]에서는 당뇨병의 이환기간이 길어질수록 인슐린의 사용이 많았기 때문에 당화혈색소와는 유의한 상관성이 없다고 분석하였다. 제2형 당뇨병환자의 경우 경구 혈당강하제의 사용에도 불구하고 3개월 이내에 혈당조절 목표에 도달하지 못하는 경우에 조기 인슐린 치료를 시작하거나, 고용량 경구 혈당강하제 투약을 권장하는 것이 합리적이다[4,27]. 이러한 맥락에서 본 연구 대상자도 제2형 당뇨병 환자의 진단초기부터 적극적 혈당관리의 중요성과 조기 인슐린 치료의 필요성이 강조되고 있는[7] 치료지침의 변화로 철저한 혈당조절을 시행하여 당화혈색소가 조절되고 있었기 때문에 당뇨병성망막증에 유의한 결과를 보이지 않았던 것으로 분석해 볼 수 있겠다. 또한 당뇨지식 평가 질문 가운데 당뇨병성망막증과 관련된 문항에서 ‘당뇨병성망막증을 예방하기 위해 혈당조절을 해야한다’는 정답률이 90.2%인 것으로 보아 당뇨병성망막증 예방을 위한 혈당조절의 중요성을 이미 잘 알고 이행하고 있었기 때문에 당화혈색소는 유의하지 않았던 것으로 해석된다.
당뇨병성망막증의 진단과 치료에 있어서 다양한 발전이 있지만 아직까지 예방보다 더 만족스러운 방법은 없으며, 고위험군에 대한 안과검진의 필요성이 강조되고 있다[28]. 특히 정기적으로 안과검진을 받은 대상자가 당뇨병성망막증 정도가 심했던 본 연구는 이미 당뇨병성망막증이 발생한 대상자들이 급격한 시력저하나 시력상실을 억제하기 위한 다양한 시술이나 수술 등의 사유로 안과 내원이 빈번했거나, 이환기간이 길어짐에 따라 정기적인 안과검진의 필요성에 대한 대상자 스스로의 인식 증가에 따른 결과로 해석해 볼 수 있겠다.
또한 수축기혈압이 당뇨병성망막증 정도에 유의한 영향을 미치는 요인으로 나타났는데 이는 당뇨병성망막증 발생군의 수축기혈압이 더 높았던 연구결과[13,15]와 일치한다. 대한당뇨병학회[4]에서는 당뇨병 환자의 수축기혈압 조절 목표를 140 mmHg미만으로 정의하면서 치료적 생활습관 교정으로 혈압이 조절되지 않으면 약물치료를 시작해야한다고 하였다. 높은 혈압은 망막의 미세혈관을 손상시켜 당뇨병성망막증의 진행을 악화시킨다[29]. 이러한 이유에서 생활습관 개선으로 목표 혈압을 유지하여 당뇨병성망막증의 발생 및 진행을 지연시키기 위한 노력이 지속적으로 필요하다.
반면, 본 연구의 주요관심 변수였던 당뇨지식과 자가간호행위는 당뇨병성망막증 정도에 유의한 영향을 미치지 않는 것으로 나타났다. 이는 당뇨관리교육을 받은 교육군(28%)이 비교육군(24%)보다 더 많은 수의 망막병증이 발생하였고, 교육으로 지식을 더 습득한 교육군에서 당뇨병성망막증의 악화도 빨리 진행되었던 것으로 나타났는데 그 이유를 유병 초기에 당뇨관리교육이 시행되지 못하였고 더불어 합병증의 예방목적교육도 실시되지 않았기 때문으로 그 이유를 해석한 것[13]과 일맥상통한다. 즉 이미 당뇨병이 진행된 상태에서 당뇨관리교육이 제공되기에 본 연구에서도 당뇨지식과 자가간호행위가 당뇨병성망막증의 진행을 지연시키는데 긍정적임을 입증하지 못한 것으로 사료된다. 이 외에 당뇨병성망막증 정도에 미치는 영향요인을 파악하기 위해 당뇨지식과 자가간호행위를 폭넓게 포함한 선행연구가 없어서 직접적인 비교가 어렵기 때문에 당뇨병성망막증의 발생 정도에 중요한 혈당조절의 지표가 되는 당화혈색소에 당뇨지식과 자가간호행위가 어떤 영향을 미쳤는지를 연결하여 해석을 유추해 볼 수 있다. 일 연구에서는 당뇨지식 점수가 높을수록, 자가간호행위 이행 점수가 높을수록 당화혈색소가 감소하는 것으로 나타났으며[19], 당뇨교육을 통해 지식을 습득한 사람의 자가간호 이행이 유의하게 높고, 당화혈색소는 감소한 것으로 나타난 연구[30]가 있는 반면, 당뇨지식과 자가간호행위, 당화혈색소간에 통계적으로 유의한 상관관계가 없다고 보고한 연구도 있었다[29]. 이처럼 당뇨병성망막증 발생 정도에 주요 변인이 되는 당화혈색소에 당뇨지식과 자가간호행위의 영향이 일관되지 않은 결과를 보이고 있으므로 당뇨병성망막증 발생정도에 영향을 미치는 요인에 이들을 포함하여 보다 정교한 연구 설계로 추후 지속적으로 연구할 필요가 있다.
결 론
이러한 연구결과를 바탕으로, 당뇨병 환자의 당뇨병성망막증 정도에 영향을 미치는 것으로 확인된 요인들을 고려하여 젊은 연령부터 당뇨병, 특히 당뇨병성망막증 발생에 대한 조기 교육을 제공하며, 질병관리를 위해 직장 동료 및 주변인의 사회적 지지를 강조하고, 직장에서 건강관리 및 건강교육 제공시에 제2형 당뇨병 대상자의 질병관리에 보다 더 관심을 기울일 필요가 있다. 그리고 철저한 혈당조절과 혈압조절로 당뇨환자의 당뇨병성망막증의 합병증 발생을 예방 및 지연시키기 위한 노력을 보다 강화해야 할 것이다. 또한 당뇨병성망막증의 발생 및 진행을 지연시키기 위해 당뇨지식과 당뇨병의 자가간호행위 이행이 중요하다고 생각하여 당뇨병성망막증의 정도에 미치는 영향요인을 확인하는데 이들 두 개념을 포함하였으나 그 유의성을 입증하지 못하였으므로 추후 보다 정교한 연구 설계로 지속적으로 연구할 필요가 있다.
이상의 결과를 바탕으로 다음과 같이 제언하고자 한다.
첫째, 당뇨병성망막증의 발생 및 진행을 예방하기 위하여 적극적인 혈당조절과 정기적인 안과검진을 보다 일찍 실천해야 함을 홍보하고, 혈압조절을 위한 간호중재를 제공할 필요가 있다.
둘째, 본 연구에서는 일 개 병원의 당뇨병 환자를 대상으로 조사한 연구로 전체 당뇨병 환자에게 적용하는데 제한이 있고, 본 연구에서 당뇨병성망막증의 발생 정도에 영향을 미치는 변수로 처음 포함한 당뇨지식과 자가간호행위의 유의성을 입증하지 못하였으므로 연구 대상을 확대하여 반복 연구할 필요가 있다.
셋째, 연구들마다 당뇨병성망막증의 발생과 진행에 영향을 미치는 요인에 대한 결과가 상이하므로 추후 한국인의 당뇨병성망막증 발생과 진행에 대해 조사하기 위해 대규모의 인구를 기초로 한 종단연구가 수반되어야 할 것이다.