장기요양시설 치매노인의 식사어려움에 대한 주제범위 문헌고찰: 국내 연구를 중심으로
Abstract
Purpose
This study synthesized the literature on eating difficulties among older adults with dementia in long-term care facilities.
Methods
A scoping review, using the framework proposed by Arksey & O'Malley (2005) and supplemented by Levac et al. (2010), was conducted. Literature was searched from RISS, KISS, DBpia, PubMed, and CINAHL. Two reviewers independently selected studies and extracted their characteristics, using pre-tested forms to determine final inclusion. In total, 1283 articles were identified, and 13 articles were used for the final analysis.
Results
The Eating Behavior Scale and the Edinburgh Feeding Evaluation in Dementia scale were the most widely utilized measurement tools. The most common factors related to eating behavior in older adults with dementia were cognitive and physical functions in the individual domain, the caregiver's attitude toward eating in the inter-individual domain, and meal type in the environmental domain.
Conclusion
Measurement tools reflecting the eating behavior of older adults with dementia must be developed to obtain a comprehensive understanding of this issue and create effective interventions for the specific context of long-term care facilities in Korea. The results of this study are intended to serve as a basis to develop meal support programs for older adults with dementia.
Key words: Aged, Dementia, Eating behavior, Nursing homes, Review
주요어: 노인, 치매, 식사행동, 요양시설, 문헌고찰
서론
1. 연구의 필요성
의학 발전과 생활환경 개선에 따른 수명 연장과 급격한 인구고령화로 65세 이상의 노인인구는 2019년 전체 인구의 9.07% (6억 9,307만 여명), 2060년에는 17.56%(약 17억 4,82만 명)으로 2.4배 이상 증가할 것으로 예측하고 있다[ 1]. 노인인구의 증가와 함께 치매노인도 증가하여, 2018년 우리나라의 만 65세 이상 노인인구 중 추정 치매 환자 수는 75만명(10.2%)으로 보고되었으나, 2050년에서는 303만명(16.1%)이 넘을 것으로 추정된다[ 2]. 더욱이 치매노인 비율은 연령과 함께 증가하여 85세 이상 인구에서는 약 33.7%에 이를 것으로 보고되었다[ 2]. 또한, 우리나라의 치매노인의 15.3%가 장기요양시설에 입소하였다고 보고되었고[ 3], 실제로 2017년 노인장기요양 보험제도에서 제공하는 시설급여 이용자의 65.8%가 치매 노인으로 매년 증가추세에 있다고 보고되었다[ 3]. 치매노인들은 인지능력장애로 생명유지를 위해 필수적이고 기본적인 욕구도 상실하게 된다[ 4]. 특히, 식사 필요성에 대한 지각상실, 실행증으로 인한 식사 도구 사용 및 동작 수행의 어려움, 불안, 우울, 식사거부 등의 행동심리 증상으로 인하여 독립적인 식사 수행에 어려움이 있다[ 5]. 더욱이, 시설에서는 식사제공과정이 표준화되어있어 개인의 식사 패턴과 선호도를 반영하기 어렵고, 식사 환경 등의 식사량 감소 위험이 더 크다[ 6]. 실제로 장기요양시설에서 치매 환자의 상당부분이 영양실조로 보고되었다[ 7]. 구체적으로, 체계적 문헌고찰 결과 장기요양시설 거주자의 20~39%가 영양실조로, 47~62%가 영양실조 위험군으로 보고되었고[ 8], 우리나라 연구 조사 결과에서는 시설 입소노인의 38.4%가 영양실조상태로, 54.7%가 영양실조 위험상태로 보고 되어 치매노인의 영양상태가 상당히 불량함을 알 수 있다[ 9]. 식사는 전반적인 건강, 신체적 기능을 유지시킬 뿐만 아니라 사회적 기능과 삶의 질을 향상시키므로 독립적 식사가 불가능한 치매 노인에게 있어 식사 지원은 매우 중요하다[ 10, 11]. 하지만, 치매노인의 식사지원에 대한 내용을 살펴보면 돌봄 제공자의 식사 돌봄에 대한 지식부족, 효능감 부족 등으로 인해 치매노인에 대한 적절한 식사 지원이 이루어지지 않고 있음을 알 수 있다[ 12]. 이러한 치매노인의 식사에 대한 중요성이 증가하며 국외에서는 치매 노인의 식사에 대한 연구가 1980년 중반부터 있어 왔고 치매의 주요 원인으로의 영양실조[ 13], 치매로 인한 식생활 변화 양상[ 14]에 대한 연구가 진행되었다. 1993년에는 치매 환자의 개개인에 초점을 맞추어 식사 어려움을 평가할 수 있는 도구의 개발이 이루어졌다[ 15]. 또한, 1993년부터 2003년까지의 치매노인의 식사 어려움에 대한 체계적인 문헌 고찰이 수행되었고[ 16], 치매노인의 식사 어려움을 측정하기 위한 도구개발이 이루어졌다[ 17, 18]. 이후에 식사 어려움을 돕기 위한 중재에 대한 체계적 문헌 고찰이 진행되는 등[ 19, 20] 활발한 연구가 진행되고 있다. 국내에서 치매 노인의 식사에 대한 연구는 1998년 시설노인의 영양문제에 관한 관심으로 시작되었으며[ 21], 치매노인의 식사 보조[ 22], 영양섭취 실태[ 23], 인지기능 저하와 관련된 식이요인[ 24], 급식관리 및 영양증진[ 25] 등 치매노인의 식사에 대한 연구가 이루어졌다. 치매노인의 식사 행동에 관한 연구는 본격적으로 2010년부터 시작되었으나 초기단계로 주로 서술적 연구이며, 개념분석, 질적연구, 체계적 문헌고찰 등의 연구는 수행되지 않았다. 이에 따라, 주제범위 문헌 고찰 방법을 활용하여 치매노인의 식사어려움에 대한 국내 연구의 추이를 확인하고자 한다. 주제 범위 문헌 고찰은 현존하는 지식을 체계적으로 검색, 수집, 합성하는 과정을 통해, 정의된 영역이나 분야와 관련된 연구의 주요개념, 근거의 유형, 도출된 지식의 간극을 매핑하는데 목적을 둔 지식합성의 방법이다[ 26]. 또한, 체계적인 문헌고찰보다 관련 주제에 대한 비교적 넓은 범위의 문헌들을 포함하고, 이를 통해 지식의 공백이 어디에 있는지 확인하는 방법이다[ 27, 28]. 따라서 이러한 주제범위 문헌고찰 방법을 통해 국내 장기요양시설 입소노인의 식사 어려움에 대한 전반적인 문헌 파악을 근간으로 임상실무자, 정책결정자, 연구자에게 향후 연구 방향을 제시할 수 있을 것이다. 아울러, 본 연구의 궁극적 목적은 지금까지 국내에서 진행된 장기요양시설 입소 치매노인 대상으로 한 식사 어려움에 대한 연구의 추이를 분석하고, 추후 국내 치매연구 식사 지원을 위한 도구개발 및 중재 프로그램 개발과 입소 치매노인의 식사의 질을 향상시키기 위한 기초작업으로 활용하기 위함이다.
연구방법
1. 연구설계
본 연구는 장기요양시설을 이용하는 치매노인의 식사어려움에 대한 국내 연구 문헌을 대상으로 한 주제범위 문헌고찰이다.
2. 연구대상 및 자료수집
주제범위 문헌고찰(scoping review)은 특정 연구질문에 대한 답을 찾고 연구의 질을 평가하는 체계적 문헌고찰과 달리 연구주제에 대한 주요개념을 매핑하고 관련 문헌의 규모와 범위를 파악하여 기존 문헌의 개괄을 제공하기 위해 고안되었으며[ 29], 연구주제에 대한 근거와 현황을 포괄적으로 확인하고자 문헌의 질을 평가하지 않는 문헌고찰 방법이다[ 30]. 본 연구는 Arksey와 O’ Malley [ 28]가 제시하고 Levac 등[ 31]이 구체화하여 보완한 주제범위 문헌고찰 방법틀을 기반으로 개발된 The Joanna Briggs Institute (JBI) 매뉴얼[ 30]을 바탕으로 수행하였다. 주제범위 문헌고찰의 주요 연구순서는 다음과 같다; 1) 연구질문 도출, 2) 관련 문헌 조사, 3) 문헌 선정, 4) 자료 추출(charting), 5) 자료수집, 요약, 결과 보고[ 28]. 1) 부터 4)까지는 본 연구의 연구방법 부분에 기술하였고, 5)는 연구결과 부분에 기술하였다.
1) 1단계: 연구질문 도출
주제범위 문헌고찰을 위해서 첫번째로 연구질문을 도출해야 하며, JBI 주제범위 문헌고찰 매뉴얼에 따라 연구질문은 대상(population), 맥락(context), 개념(concept)을 구체화하여 설정하였다. 대상은 치매노인, 맥락은 국내 장기요양시설, 주요 개념은 식사어려움으로, 본 문헌고찰의 연구질문은 “국내 장기요양시설을 이용하는 치매노인의 식사어려움에 대한 연구가 현재까지 어떻게 이루어졌는가?”이다.
2) 2단계: 관련 문헌 조사
검색전략
본 연구의 문헌검색은 2021년 1월 1일부터 2월 28일까지 수행되었으며, 사용된 국내 검색 데이터베이스는 학술연구정보서비스(Research Information Sharing Service, RISS), 한국학술정보(Koreanstudies Information Service System, KISS), DataBase Periodical Information Academic (DBPia)이고, 국외에 제출한 국내 배경의 연구를 포함하기 위하여 국외 검색 데이터베이스인 Pubmed, Cumulative Index to Nursing and Allied Health Literature (CINAHL)을 사용하였다. 주제에 대한 광범위한 이해를 위해 출판연도에 제한을 두지 않고 2021년 1월까지 발표된 모든 연구를 대상으로 하였으며, 검색어는 ‘장기요양시설’, ‘장기요양’, ‘치매노인’, ‘식사어려움’, ‘식사행동’, ‘식사수행’, ‘식사능력’, ‘식사기능’, ‘식사행동장애’, ‘급식행동’, ‘음식섭취’, ‘ eating difficulty’, ‘ feeding difficulty’, ‘ eating disorder’, ‘ eating behavior’, 또는 ‘ eating ability’를 조합하여 검색하였다.
자료선정 및 제외기준
본 문헌고찰에 포함된 자료의 선정기준은 다음과 같다. (1) 연구참여자는 노인장기요양보험법 제 31조 상 장기요양기관 중 시설급여제공기관으로 노인의료복지시설에 해당하는 장기요양시설 입소 치매노인, (2) 식사능력, 식사수행, 식사기능, 식사행동 등의 식사어려움과 관련된 연구, (3) 국내를 배경으로 연구가 진행된 논문, (4) 양적연구, 질적연구, 문헌고찰 등의 모든 연구방법을 포함하였다. 배제기준은 (1) 식사어려움에 대한 관련 요인이 모호하거나 제시되어있지 않은 연구, (2) 전문을 확인할 수 없는 연구, (3) 학위논문이 학술지에 게재된 경우 학위논문은 배제하였다.
3) 3단계: 문헌 선정
본 문헌고찰의 구체적인 자료선정 과정은 Figure 1과 같다. 먼저 국내외 데이터베이스를 이용하여 검색된 문헌 총 1283편을 서지관리 프로그램인 Endnote (Clarivate Analytics, Philadelphia, PA, USA)로 추출한 후 중복된 문헌 221편과 국내 치매노인 대상 연구가 아닌 문헌 615편을 제외하였다. 이후 제목과 초록을 검토하여 본 연구대상이 아니거나 주제와 관련없는 411편의 문헌을 제외하고, 36편의 문헌을 전문 확인 단계를 거쳐 주제와 관련 없는 문헌 13편, 국내 치매노인 대상연구가 아닌 문헌 3편, 학술지에서 확인할 수 없는 내용에 대해 전문 확인 후 중복문헌으로 6편, 전문을 확인할 수 없는 문헌 1편을 제외하여 주제범위 문헌고찰에 포함할 문헌 13편을 최종적으로 선정하였다. 주제범위 문헌고찰의 가이드라인에 따라 2명의 연구자가 독립적으로 자료를 검토하였으며, 문헌고찰에 포함될 논문 선정 시, 두 연구자 간에 이견이 있는 경우 추가적인 논의와 합의를 거쳐 논문의 최종 포함여부를 결정하였다. 의견의 합의가 안 될 경우 제3의 검토자에게 최종 선정을 의뢰하고자 하였으나, 문헌선정이 일치하여 제 3자의 검토는 없었다. 위 과정을 통해 13개의 문헌이 본 연구의 주제범위 문헌고찰에 최종 선정되었다.
Figure 1.
Flow chart of the selection process. 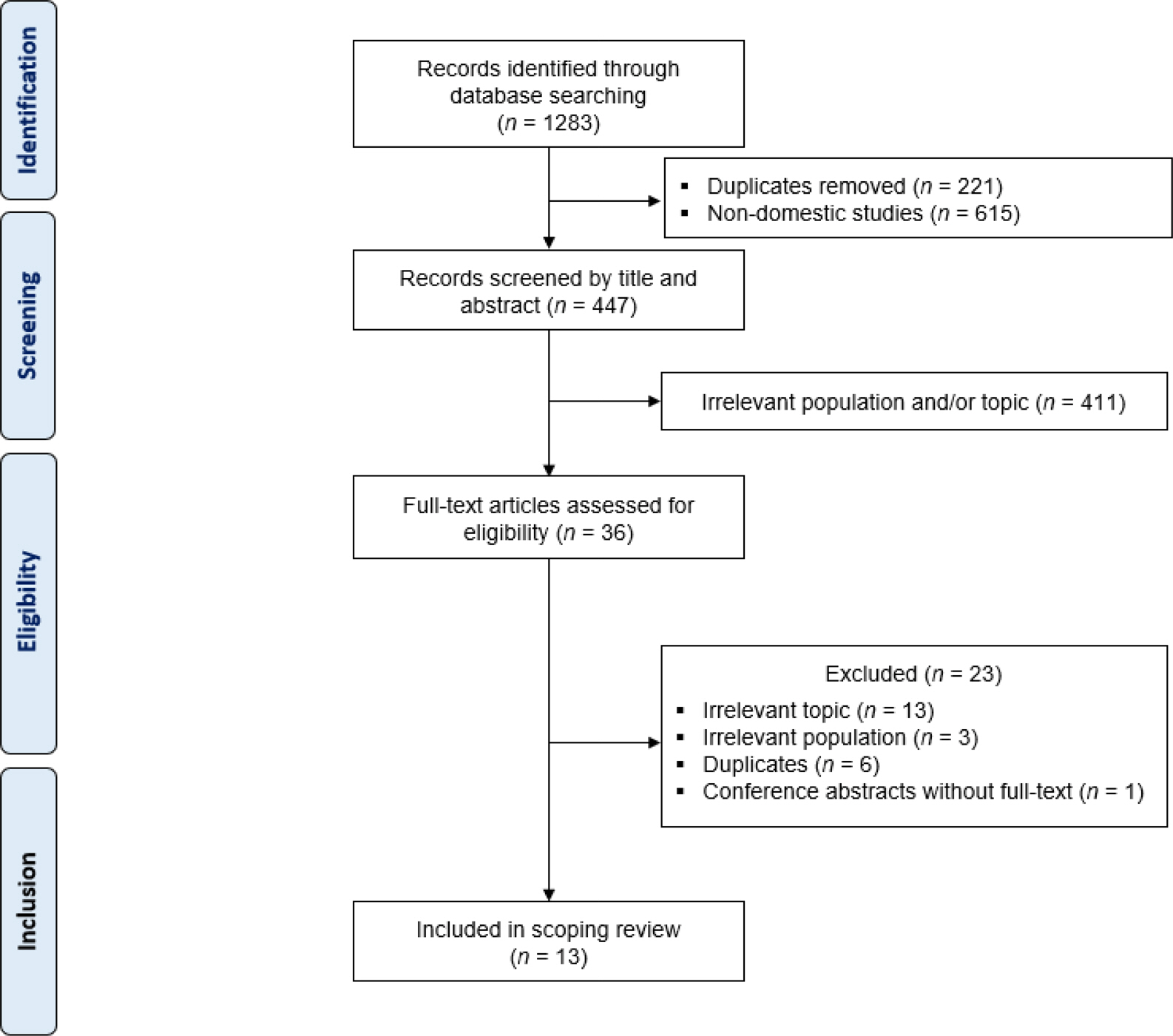
4) 4단계: 자료 추출
연구자들은 최종 선정된 13편의 문헌으로부터 자료를 추출하기 위해 Microsoft excel sheet를 사용하여 자료 기입 서식에 따라 주요내용을 정리하였다. 자료 기입 서식에는 저자, 출판연도, 출판학술지, 연구목적, 연구대상, 연구방법, 중재내용, 결과 측정방법, 결과변수, 주요 연구결과를 포함하였다. 첫째, 포함된 연구의 출판 관련 특성은 출판연도, 출판학술지, 학문분야를 분석하였다. 둘째, 고찰된 연구 질문과 관련한 특정 정보는 연구방법, 연구목적, 연구대상, 연구에서 사용된 도구, 주요연구결과를 기준으로 분석하였다. 또한, 식사수행 관련요인을사회 생태학적 모형을 적용하여 다층적으로 파악한 선행연구[ 32]를 바탕으로 문헌에서 확인된 식사행동 관련변수를 4가지영역(개인 내, 개인 간, 환경적, 정책적 요인)으로 분류하여 분석하였다.
연구결과
1. 문헌의 일반적 특성
최종 13편의 문헌이 본 문헌고찰에 포함되었으며 문헌의 일반적 특성은 Table 1과 같다. 문헌의 출판연도를 확인한 결과 2012년을 시작으로 연구가 진행되었으며, 2015년 이후에 출판된 문헌이 90% 이상으로 대부분을 차지했다. 분석된 논문은 모두 연구논문으로 Korean Citation Index (KCI) 등재지 수록논문 4편(30.8%), Science citation index (SCI) 학술지 수록 논문 2편(15.4%), KCI와 SCI에 모두 등재된 학술지 수록 논문 2편(15.4%), 기타 학위논문 5편(38.5%)이었다. 연구방법은 서술연구 7편(53.8%), 유사실험연구 2편(15.4%), 혼합방법 연구 1편(7.7%)으로 양적연구가 가장 많았고, 도구 개발 관련 연구가 3편(23%1%)이었다. 논문 저자에 대한 정보를 바탕으로 연구를 진행한 학문분야를 살펴본 결과, 간호학 10편(76.9%), 작업치료학 3편(23.1%)이었다.
Table 1.
Characteristics of Included Literature (N=13)
|
Variables |
Categories |
n (%) |
|
Publication year |
2012~2014 |
1 (7.7) |
|
2015~2017 |
6 (46.2) |
|
2018~2020 |
6 (46.2) |
|
Journal status |
KCI |
4 (30.8) |
|
SCI |
2 (15.4) |
|
KCI and SCI |
2 (15.4) |
|
Not available (dissertation) |
5 (38.5) |
|
Research methods |
Descriptive |
7 (53.8) |
|
Quasi-experimental |
2 (15.4) |
|
Mixed methods |
1 (7.7) |
|
Instrument development |
1 (7.7) |
|
Instrument translation and validation |
2 (15.4) |
|
Academic field |
Nursing |
10 (76.9) |
|
Occupational therapy |
3 (23.1) |
2. 문헌 주제 및 내용 분석
본 문헌고찰에 포함된 논문의 내용 분석을 위해 문헌번호, 저자명과 출판연도, 연구목적, 연구대상, 식사행동 평가를 위해 사용된 도구, 주요결과로 구분하여 고찰하였으며, 구체적인 결과는 Table 2와 같다. 본 연구에 포함된 문헌에서 식사어려움은 식사행동[ A1, A10], 식사행동장애[ A2, A4, A5, A8, A13], 식사행동변화[ A7], 식사능력[ A3, A11, A12]이라는 용어로 사용되었다. 용어는 다르지만, 공통된 개념 정의는 치매의 진행과 함께 스스로 먹는 능력이 감소하여 식사행동의 변화가 일어나 식사 수행에 어려움과 문제를 겪는 것[ 16, 17, 32– 35]이다.
Table 2.
Summary of Included Literature (N=13)
|
No |
Study methods |
Author (s)(year) |
Study aims |
Population |
Instrument used for eating evaluation |
Key findings |
|
EBS |
EdFED |
Others |
|
A1 |
Descriptive |
Lee KM & Song JA (2012) |
Explore characteristics of eating behavior according to the level of functional status of elders with dementia, and to examine feeding time, change in food intake and body mass index according to eating behavior |
149 elders with dementia |
O |
|
|
․ Eating behavior was significantly lower for elders with severe dementia than for those with mild or moderate dementia, and elders with severe activities of daily living dependence compared to those with mild or moderate activities of daily living dependence.․ Lower EBS scores were related to longer feeding time and a higher proportion of participants with decreased food intake and ‘underweight' BMI |
|
A2 |
|
Hong HH & Gu MO (2015) |
Investigate feeding difficulty and its influencing factors among elders with dementia in long-term care facilities |
158 elders with dementia |
|
O(modified) |
|
․ The highest feeding difficulty item was "patient requires close supervision while feeding." ․ The variables influencing feeding difficulty were activities of daily living and cognitive function. |
|
A3 |
|
Lee KM & Song JA (2015) |
Explore the degree of eating ability in people with dementia and identify the factors that affected their eating ability |
149 elders with dementia |
O |
|
|
․ There were significant differences in eating ability according to duration of residence, duration of illness, degree of visual impairment, eating place, and diet type. ․ The eating ability of participants was significantly correlated with cognitive function and physical function. |
|
A4 |
|
Lee SM (2017) |
Investigate the need for eating behaviors management for dementia patients who were hospitalized in a long-term care hospital |
150 elders with dementia |
|
|
O |
․ The eating behavior management needs showed the highest score for the food type of liquid diet, and the result was statistically significant.․ Activities of daily living and cognitive functions were found to affect the results for mealtime management. |
|
A5 |
|
Lee J & Ryu SA (2017) |
Identify feeding difficulties and related factors in older adults with dementia who resided in long-term care facilities |
149 elders with dementia 93 caregivers |
|
O |
|
․ The variables related to feeding difficulty were physical function and certified caregivers' attitude towards feeding older adults with dementia. |
|
A6 |
|
Hyun E & Oh J (2017) |
Analyze factors affecting malnutritional status of elders with dementia in facilities |
140 elders with dementia |
|
O |
|
․ There were significant correlations between significant correlation and cognitive function, and between feeding difficulty and physical function. |
|
A7 |
|
Park JC (2020) |
Analyze the correlations between eating behavior and dietary stages of the elderly with dementia and feeding attitude and feeding behavior of caregivers in care facilities |
80 elders with dementia 80 caregivers |
O |
|
|
․ The level of dependence on food of the elderly with dementia was moderate.․ There was a correlation between eating behavior and dietary stages of the elderly with dementia and feeding attitude of caregivers. |
|
A8 |
Quasi- experimental |
Hong HH & Gu MO (2018) |
Develop and test the effects of a coping skill training program for caregivers in feeding difficulty among older adults with dementia in long-term care facilities |
40 elders with dementia – exp. (n=20)- cont. (n=20)34 caregivers – exp. (n=17)- cont. (n=17) |
|
O(modified) |
|
․ Caregivers in the experimental group showed significantly greater improvement in feeding knowledge and feeding behavior, while older adults with dementia showed greater improvements in feeding difficulty and BMI. |
|
A9 |
|
Hyun E (2020) |
Develop and validate the effectiveness of a nutrition education program for the nutritional status of the elderly with dementia |
59 elders with dementia – exp. (n=29)- cont. (n=30)61 caregivers – exp. (n=31)- cont. (n=30) |
|
O |
|
․ Caregivers in the experimental group showed significantly greater improvements in self-efficacy, feeding knowledge, and behavior. However, the feeding difficulty of the elderly with dementia was not significantly different. |
|
A10 |
Mixed methods |
Jung et al.,(2020) |
Assess the feasibility and examine the preliminary effectiveness of a mobile application-based meal assistant training program for use by direct care workers assisting residents with dementia in long-term care facilities in Korea. |
23 dyads of older adults with dementia and their caregivers |
O |
|
|
․ The effects of the app intervention on the older adults with dementia and their caregivers were not significant; however, the findings from focused group interviews support the potential usefulness of the app intervention for long-term care workers who need meal assistant skills education. |
|
A11 |
Instrument development |
Lee KM (2016) |
Develop an eating behavior management need assessment tool of elders with dementia residing in long-term care facilities |
173 elders with dementia |
|
N/A |
|
․ The eating behavior management needs assessment tool of the elders with dementia residing in long-term care facilities developed through this study can be used to identify the eating status and problems of elders with dementia and to prepare a basis for providing proper nursing practice. |
|
A12 |
Instrument translation |
Koo SK (2017) |
Introduce a standardized assessment tools through validity and reliability verification of the translated Korean version of the Feeding Abilities Assessment (K-FAA) |
65 elders with dementia |
|
N/A |
|
․ The content validity index of the Korean version of the Feeding Abilities Assessment (K-FAA), determined based on the assessment of professors, occupational therapists, and nurses, was more than .70. Cronbach's ⍺ was more than .929, showing good internal consistency and reliability. |
|
A13 |
Instrument translation |
Suh SM & Woo HS (2020) |
Introduce systematic assessment tools that can identify eating problems of dementia patients based on abnormal behavior observations and translate them into Korean with verification of the content by expert groups |
N/A |
|
N/A |
|
․ As a result of the Korean translation and content validity verification of EBS, EdEFD, and Feeding Difficulty Index (FDI), the content validity index of all three tools was 0.8 or higher, and all items were included in the Korean version without modification. |
2012년 치매노인의 식습관을 탐색하는 연구를 시작으로 2015년 장기요양시설 입소노인의 식사 어려움의 영향요인을 확인하는 연구가 진행되었으며 2016년 이러한 식사어려움을 측정할 수 있는 도구개발이 이루어졌다. 2017년부터 장기요양시설 입소노인의 식사어려움과 식사를 보조하는 간병인의 태도 등과의 관련성에 대한 연구가 시작되었다. 이에 따라, 직접돌봄제공자를 위한 교육 프로그램 개발이 이루어지고 있다.
한국어판 국외도구의 타당도를 검증한 연구 1편[ A13]을 제외하면, 연구대상은 치매노인 또는 치매노인과 돌봄제공자이었으며, 치매노인만을 대상으로 한 논문은 7편[ A1– 4, A6, A11, A12], 치매노인과 돌봄제공자 두 집단을 대상으로 한 논문은 5편[ A5, A7– 10]이었다. 연구대상자는 수는 치매노인의 경우 최소 23명에서 최대 173명이었으며, 요양보호사의 경우 최소 23명에서 최대 93명이었다. 식사행동을 측정하기 위한 도구로는 도구 관련 연구 3편[ A11– 13]을 제외하면 Eating behavior scale (EBS)[ 37]를 사용한 논문이 4편(40.0%)[ A1, A3, A7, A10], Edinburgh feeding evaluation in dementia scale (EdFED)[ 38]를 사용한 논문이 5편(50.0%)[ A2, A5, A6, A8, A9], 기타 도구를 사용한 논문 1편(10.0%)[ A4]이었다.
3. 관련요인 분석
본 문헌고찰에 포함된 7편의 서술연구에서 확인된 장기요양시설 치매노인의 식사어려움 관련 변수를 개인 내, 개인간, 환경적 요인으로 분류하여 분석한 결과는 Table 3과 같다. 총 12개 변수가 확인되었으며, 이 중 개인 내 요인이 7개, 개인 간 요인이 3개, 환경적 요인이 2개로 개인 내 요인이 가장 많았으며 정책적 요인은 확인되지 않았다. 빈도를 살펴본 결과, 개인 내 요인에 해당되는 인지기능과 신체기능이 각각 5편[ A1– 3, A5, A6]으로 가장 많았고, 환경적 요인에 해당되는 식이형태 4편[ A3, A4, A5, A7]와 식사장소 2편[ A3, A5], 개인 간 요인에 해당되는 돌봄제공자의 식사에 대한 태도는 2편[ A5, A7]이었다. 이외에도 장기요양시설 입소기간[ A3, A7], 치매 이환기간[ A3], 뇌졸중 동반 여부[ A4], 뇌졸중 약물 복용 여부[ A4], 치아 상태[ A7], 돌봄제공자의 장기요양시설 근무기간[ A5], 치매 관련 교육 이수여부[ A5] 등이 시설 치매노인의 식사행동에 영향을 미칠 수 있는 요인으로 확인되었다.
Table 3.
Factors Associated with Eating Behavior in Descriptive Studies (N=7)
|
Variable |
Categories |
n |
Reference No. |
|
Intrapersonal†
|
Cognitive function |
5 |
A1~3, 5, 6 |
|
Physical function |
5 |
A1~3, 5, 6 |
|
Period of institutionalization |
2 |
A3, A7 |
|
Duration of illness (dementia) |
1 |
A3 |
|
Comorbid with stroke |
1 |
A4 |
|
Use of stroke medications |
1 |
A4 |
|
Dental status |
1 |
A7 |
|
Interpersonal†
|
Caregiver's feeding attitude |
2 |
A5, A7 |
|
Caregiver's work period |
1 |
A5 |
|
Education related to dementia |
1 |
A5 |
|
Environmental†
|
Diet type |
4 |
A3, A4, A5, A7 |
|
Eating place |
2 |
A3, A5 |
논의
본 연구는 주제범위 문헌고찰 방법을 사용하여 국내 장기요양시설을 이용하는 치매노인의 식사 어려움에 대한 현존 문헌을 분석하여 연구동향을 살펴보기 위해 시도되었다. 주제범위 문헌고찰 방법은 연구의 질 평가단계를 수행하지 않은 제한점이 있으나, 체계적인 문헌고찰보다 큰 주제 범위를 살피며 지식의 공백이 어디에 있는지를 확인하는 방법론적인 특징을 활용하여 본 연구에 적용하였다.
본 연구결과, 총 13편의 논문이 확인되었으며 2012년 장기요양시설 입소 치매노인의 기능상태에 따른 식사행동 특성을 파악한 이경민과 송준아의 연구[ A1]를 시작으로 관련 논문이 등장하였고, 2015년 이후로 증가하는 추세를 보였다. 국외에서는 1989년 비디오 분석과 돌봄제공자 인터뷰를 통해 시설 중증 치매노인의 식사문제 행동을 확인한 질적연구[ 39]를 시작으로, 식사어려움 정도를 측정하는 EdFED 도구가 개발되면서 장기요양시설 입소 치매노인의 식사행동에 대한 연구가 활성화되기 시작하였다[ 16]. 연구방법을 살펴보면 선정된 논문 중 7편은 서술적 조사연구, 3편은 중재연구, 2편은 번안 도구 검증 연구, 1편은 도구개발 연구로 주로 치매노인 식사행동 관련요인을 파악하기 위한 조사연구 중심으로 진행되어 왔음을 알 수 있다. 하지만, 도구 및 중재 개발 연구 등은 부족하고, 치매노인의 식사 어려움과 관련된 개념분석 연구와 질적연구는 거의 이루어지지 않은 상황이다. 이에 비해, 국외에서는 30년 전부터 관련 연구가 진행되면서 질적연구[ 39]부터 중재연구[ 34], 체계적 문헌고찰[ 40], 주제범위 문헌고찰[ 41] 등까지 활발히 진행되고 있어 국내 치매노인 대상 식사어려움에 관한 연구는 전반적으로 미흡한 실정이라고 할 수 있다. 특히 한국은 빠른 속도의 고령화로 시설 내 치매노인 비율이 계속 증가하고 있는 상황이므로 다양한 연구방법을 적용한 시설 치매노인의 식사행동 연구가 적극적으로 시도되어야할 필요가 있다. 식사행동 평가도구는 대부분 EBS [ 37]와 EdFED [ 38]를 한국어로 번안하여 사용하고 있으며 이는 국외 선행연구[ 35, 42]와도 일관된다. EdFED는 치매노인의 식사어려움 정도와 요구되는 보조 수준을 판단하기 위해 11문항으로 개발된 도구로 국외에서도 가장 널리 이용되고 있으나 사회문화적, 환경적 영향요인을 포함하지 않으며 식사문제를 면밀히 파악하기 힘들다는 제한점을 가진다[ 35]. 이에 본 문헌고찰에 선정된 논문 2편[ A2, A8]에서는 기존 EdFED에서 식사행동단계에 따라 식사시작기, 구강준비기, 구강기, 인두기, 식사종료기, 식사전반으로 분류하고 문항을 추가, 보완하여 사용하였다. EBS는 치매노인의 식사 시 기능적 능력을 파악할 수 있는 관찰 기반의 도구로[ A13] 6문항의 치매노인의 일반적인 식사행동에 있어 도움의 필요 정도로 평가한다. 6개의 적은 문항의 수로 치매 환자의 식사행동을 쉽고 빠르게 파악할 수 있는 장점은 있으나, 우리나라 장기요양시설 입소 노인 대상으로 개발된 것이 아니며, 식사 시 나타날 수 있는 문제행동과 빈도를 구체적으로 측정하기에는 한계가 있다[ 42]. 식사에는 다양한 사회문화적 요소가 반영될 수 있어[ 43] 기존 국외도구를 번안하여 사용하는 데는 제한이 있으므로 국내 요양시설의 환경과 보건의료 상황에 적합한 도구 개발이 필요하다[ A1, 43]. 그러나 본 연구결과, 도구 관련 연구 3편 중 국내 도구개발 연구는 이경민[ A11]의 연구 1편뿐이었으며, 나머지 2편[ A12, A13]은 한국어로 번안한 국외도구를 검증하는 연구였다. 우리나라 장기요양시설 입소 치매노인 대상으로 개발된 이경민[ A11]의 식사행동관리 요구도 도구는 본 연구에 포함된 서술적 조사연구 1편[ A4]에서도 사용되었으며, 인지적, 신체적 문제, 정신행동증상 등 여러 영역별로 관련된 식사행동과 영향요인을 평가하므로 문제행동을 구체적으로 파악할 수 있다. 후속 연구를 통해 충분한 타당도와 신뢰도의 확보가 필요하며, 대상자 식사행동 요구 정도의 높고 낮음을 확인하기보다는 대상자 개개인에게 적절한 중재 수립에 중점을 두었기 때문에 전반적인 식사행동의 기능수준 판단은 어렵다고 판단된다[ A11, A12]. 식사행동은 보건의료정책과 서비스, 식습관, 음식종류 등의 사회문화적 특성 외에도 다양한 영향요인들이 복합적으로 관여하고 있는 만큼[ 43] 장기요양시설 입소 치매노인의 식사행동 수준을 한국적 상황에 맞게 면밀하고 총체적으로 측정할 수 있는 양질의 도구 개발과 지속적인 검증이 이루어져야 할 것이다. 본 연구에 포함된 논문 중 7편의 서술적 연구에서 시설 치매노인의 식사행동 관련요인을 확인하고 그 빈도를 파악하였다. Bronfenbrenner [ 44]의 생태학적 모델을 적용하여 식사행동 영향요인을 4가지 차원으로 파악한 Liu 등[ 32]의 연구를 바탕으로 관련요인을 개인 내(intrapersonal), 개인 간(interpersonal), 환경적, 정책적 요인으로 분류하였다. 먼저, 개인 내 요인은 대상자 개인의 내적 특성과 관련이 있으며, 국외에서는 인지기능 저하, 동반질환, 입맛이나 식욕 변화, 신체기능, 감각기능, 치아및 구강상태, 정서 상태, 복용 약물, 행동심리증상 등이 관련요인으로 보고되었다[ 17, 32, 42, 45– 47]. 본 연구결과, 국내 연구에서는 인지기능과 신체기능이 가장 많은 빈도로 시설 치매노인의 식사행동과 유의한 관련성을 보이는 것으로 확인되었다. 이는 인지기능과 신체기능이 주 영향요인으로 보고된 국외 연구와도 일치하는 결과로[ 17, 32, 45, 47] 노화, 질병 등으로 인한 신체기능 저하로 음식을 집어 입으로 넣는 움직임이 감소되고, 치매가 진행되면서 실행증(apraxia), 실인증(agnosia) 등의 인지장애로 중재를 요하는 식사행동이 두드러지게 나타나면서 독립적인 식사가 어려워지기 때문이다[ 42]. 이러한 식사능력의 감소는 음식섭취량 감소 및 영양불량 상태로 이어질 수 있기 때문에[ A1, A6] 식사 어려움을 돕기 위한 중재가 적극적으로 필요하다. 두 관련요인 외에도 국내 논문에서는 장기요양시설 입소기간이 2회[ A3, A7], 치매 이환기간[ A3], 뇌졸중 동반 여부[ A4], 뇌졸중 약물 복용 여부[ A4], 치아상태[ A7]가 각각 1회씩 식사행동 관련변수로 확인되었다. 하지만 이에 대한 국내 연구는 전반적으로 부족한 상태로 추후 지속적인 반복연구를 통한 검증이 필요하며 개인적 특성과 관련된 여러 영향변수의 규명이 다면적으로 이루어져야 할 것으로 보인다. 아울러 횡단적 연구뿐만 아니라 치매의 점진적 진행에 따른 식사행동 변화를 확인하는 식사어려움에 대한 종단적 연구방법도 필요하다고 할 수 있다. 개인 외적 요인에 해당되는 개인 간 영역에서는 돌봄제공자의 급식 태도, 근무기간, 치매 관련 교육 이수 여부가 관련요인으로 확인되었다. 돌봄제공자는 개인 내 요인에 비해 교정 가능성이 높고 시설 치매노인의 상태를 밀접한 위치에서 관리하는 전략적으로 중요한 요인으로[ 48] 특히 ADL 의존도가 높은 장기요양시설 입소 치매노인의 경우 식사보조 인력이 중요한 역할을 하게 된다. 그러나 대부분 전문적 지식보다 습관과 직간접 경험에 의지하여 식사를 보조하는 경향이 강하며, 독립적 식사가 가능한 치매노인에게 불필요하게 식사를 떠먹여 주는 등 개인의 식사능력을 고려하지 않은 제공자 중심의 식사 중재가 이루어지고 있어[ 22, 35] 간호보조인력 대상의 교육과 훈련이 요구된다. 본 연구에 확인된 2편의 중재연구[ A8, A10] 역시 간호보조인력 대상의 식사보조에 대한 교육 프로그램 개발이었으며, 향후 지속적인 효과 확인과 문제행동을 예방하고 질적인 식사보조를 할 수 있도록 다양한 교육 중재 전략 개발이 필요하겠다. 또한, 국내 실무에 적용 가능한 포괄적이고 체계적인 식사보조 가이드라인 등의 개발이 추가적으로 진행되어야 할 것으로 사료된다. 본 연구결과, 환경적 요인으로는 식이 형태, 식사 장소가 관련요인으로 확인되었고, 시설 운영이나 규정과 관련된 정책적 요인은 국내 연구에서 확인되지 않았다. 소음, 조명, 식사 보조 도구, 손으로 집어먹을 수 있는 음식 등과 같은 물리적 환경과[ 37, 49] 요양시설의 규모 및 인력배치, 운영철학 등 기관 특성과 같은 사회적 환경이 장기요양시설 입소 노인과 돌봄의 질에 영향을 미칠 수 있으므로[ 22, 49] 식사행동 영향요인을 다층적으로 파악하고 다양한 수준에서 요인 간 상호작용 효과를 확인하여 연구의 기틀을 확립하고 정책의 근거를 마련하는 것이 필요하겠다. 본 문헌고찰 연구의 제한점은 다음과 같다. 첫째, 식사어려움을 나타내는 용어가 식사능력, 식사수행, 식사기능, 식사행동장애 등으로 혼재되어 있어 여러 검색어를 조합하여 문헌을 검색했음에도 일부 관련 문헌은 확인되지 않았을 가능성이 있다. 둘째, 주제범위 문헌고찰 방법은 광범위한 문헌을 포함하여 포괄적으로 고찰하고자 근거의 질 평가를 거치지 않으므로 문헌의 잠재적 비뚤림 위험이 있을 수 있다. 셋째, 본 문헌고찰은 국내 장기요양시설 치매노인 대상의 문헌으로 국한되어 연구결과를 국외 치매노인에게 일반화하기에는 한계가 있다.
결론
본 연구는 국내 장기요양시설 입소 치매노인을 대상으로 식사어려움에 대한 연구동향을 파악하고 현존 문헌에 대한 개요를 제공함으로써 향후 필요한 연구의 방향을 제시하였다. 총 11편의 문헌이 최종 선정되었으며, 문헌고찰 결과 2011년에 관련 연구가 시작되었고 2015년 이후 증가하는 추세이나 국내에서 진행되는 연구는 미흡한 실정이었고, 현존 연구 대부분이 서술적 조사연구로 이루어짐을 알 수 있었다. 식사행동 평가도구는 주로 EdFED와 EBS가 한국어로 번안되어 사용되었고, 식사행동 관련요인으로는 개인 내 영역에서는 인지기능과 신체기능, 개인 간 영역에서는 돌봄제공자의 식사에 대한 태도, 환경적 영역에서는 식이 형태가 가장 많은 빈도로 확인되었다.
본 연구결과를 바탕으로 다음과 같이 제언한다. 식사 어려움을 측정하기 위해 국외 도구 사용이 주로 이루어지고 있어 한국적 상황을 반영한 도구 개발 연구가 필요하겠다. 또한, 다양한 차원에서의 식사어려움 영향요인 규명을 통해 시설 치매노인의 식사행동에 대한 포괄적인 이해가 필요하며 중재 개발의 근거를 지속적으로 축적해야 할 것이다. 마지막으로 현재 진행된 연구는 주로 서술적 조사연구로 향후 국내 장기요양시설 특이성을 반영한 질적연구와 치매노인, 돌봄제공자, 환경적 영향요인을 복합적으로 고려하여 실무에 적용 가능한 효과적인 중재 개발을 제안한다.
REFERENCES
3. Health Insurance Review & Assessment Service. A study on the effectiveness and improvement plan of the dementia long term care institution system [Internet]. Seoul: Health Insurance Review & Assessment Service; 2017. [cited 2017 December 15]. Available from: [cited 2017 December 15]. Available from: http://www.alio.go.kr/informationResearchView.do?seq=2334186
4. Jeon SY, Park KM. Effects of exercise intervention on cognitive function in institutionalized elderly people with dementia: a systematic literature review and meta-analysis. Journal of the Korean Health Service Management. 2020; 14(4):63-75. https://doi.org/10.12811/kshsm.2020.14.4.063
5. Health Insurance Review & Assessment Service. Dementia life- long medical cost measurement and dementia management policy effect analysis [Internet]. Seoul: Health Insurance review & Assessment Service; 2019. [cited 2019 August 23]. Available from: [cited 2019 August 23]. Available from: http://www.alio.go.kr/informationResearchView.do?seq=2612479
6. Hyun EY, Oh JJ. Malnutritional status and it's related factors of demented elderly in long-term care facilities. Journal of the Korea Contents Association. 2017; 17(9):426-436. https://doi.org/10.5392/JKCA.2017.17.09.426
7. Douglas JW, Lawrence JC. Environmental considerations for improving nutritional status in older adults with dementia: a narrative review. Journal of the Academy of Nutrition and Dietetics. 2015; 115(11):1815-1831. https://doi.org/10.1016/j.jand.2015.06.376
8. Bell CL, Tamura BK, Masaki KH, Amella EJ. Prevalence and measures of nutritional compromise among nursing home patients: weight loss, low body mass index, malnutrition, and feeding dependency, a systematic review of the literature. Journal of the American Medical Directors Association. 2013; 14(2):94-100. https://doi.org/10.1016/j.jamda.2012.10.012
9. Park M, Song JA, Lee M, Jeong H, Lim S, Lee H, et al. National study of the nutritional status of Korean older adults with dementia who are living in long-term care settings. Japan Journal of Nursing Science. 2018; 15(4):318-329. https://doi.org/10.1111/jjns.12203
10. Keller H, Slaughter S. Training programmes and mealtime assistance may improve eating performance for elderly long-term care residents with dementia. Evidence-based Nursing. 2016; 19(1):32. https://doi.org/10.7939/R3862BR43
11. Fetherstonhaugh D, Haesler E, Bauer M. Promoting mealtime function in people with dementia: a systematic review of studies undertaken in residential aged care. International Journal of Nursing Studies. 2019; 96: 99-118. https://doi.org/10.1016/j.ijnurstu.2019.04.005
12. Yun SW, Ryu S. Impact of dementia knowledge, burden from behavioral psychological symptoms of dementia and empathy in the caring behavior of certified caregivers in nursing homes. Journal of Korean Gerontological Nursing. 2015; 17(3):131-141. https://doi.org/10.17079/jkgn.2015.17.3.131
18. Lin LC, Watson R, Lee YC, Chou YC, Wu SC. Edinburgh Feeding Evaluation in Dementia (EdFED) scale: cross-cultural vali-dation of the Chinese version. Journal of Advanced Nursing. 2008; 62(1):116-123. https://doi.org/10.1111/j.1365-2648.2008.04596.x
19. Keller HH, Gibbs-Ward A, Randall-Simpson J, Bocock MA, Dimou E. Meal rounds: an essential aspect of quality nutrition services in long-term care. Journal of the American Medical Directors Association. 2006; 7(1):40-45. https://doi.org/10.1016/j.jamda.2005.06.009
20. Palecek EJ, Teno JM, Casarett DJ, Hanson LC, Rhodes RL, Mitchell SL. Comfort feeding only: a proposal to bring clarity to decision-making regarding difficulty with eating for persons with advanced dementia. Journal of the American Geriatrics Society. 2010; 58(3):580-584. https://doi.org/10.1111/j.1532-5415.2010.02740.x
21. Cho BB, Ryu GW, Choi SC. The study of food habit and degree of depression in nursing home and privite home living elderly. Journal of the Korean Society of Food Culture. 1998; 13(5):475-486.
22. Oh JJ. Assisting demented patients with feeding in nursing homes. Journal of the Korean Gerontological Society. 2006; 26(2):315-328.
23. Lee J. A study on nutrient intake of inpatient dementia elderly patients eating regular diet [master's thesis]. Seoul: Dankook university; 2006. p. 15-48.
24. Jung KA, Lee YA, Kim SY, Jang NS. Associations of cognitive function and dietary factors in elderly patients with alzhei-mers disease. The Korean Journal of Nutrition. 2008; 41(8):718-732.
25. Kim EJ. Studies on food service management and promotion of nutritional status for the dotard of nursing home [master's thesis]. Busan: Dong-A University; 2010. p. 11-12.
26. Colquhoun HL, Levac D, O'Brien KK, Straus S, Tricco AC, Perrier L, et al. Scoping reviews: time for clarity in definition, methods, and reporting. Journal of Clinical Epidemiology. 2014; 67(12):1291-1294. https://doi.org/10.1016/j.jclinepi.2014.03.013
27. Seo HJ, Kim SY. What is scoping review? Journal of Health Technology Assessment. 2018; 6(1):16-21.
29. Peters MDJ, Godfrey C, McInerney P, Munn Z, Tricco AC, Khalil H. In: Aromataris E, Munn Z, editors. Chapter 11: Scoping Reviews(2020 version). JBI Manual for Evidence Synthesis. Australia: The University of Adelaide; p. 406-451.
30. Tricco AC, Lillie E, Zarin W, O'Brien K, Colquhoun H, Kastner M, et al. A scoping review on the conduct and reporting of scoping reviews. BMC Medical Research Methodology. 2016; 16(1):1-10.
32. Liu W, Galik E, Boltz M, Nahm ES, Lerner N, Resnick B. Factors associated with eating performance for long-term care residents with moderate-to-severe cognitive impairment. Journal of Advanced Nursing. 2016; 72(2):348-360. https://doi.org/10.1111/jan.12846
33. Amella EJ, Grant AP, Mulloy C. Eating behavior in persons with moderate to late-stage dementia: assessment and interventions. Journal of the American Psychiatric Nurses Association. 2008; 13(6):360-367. https://doi.org/10.1177/1078390307309216
35. Lin LC, Huang YJ, Watson R, Wu SC, Lee YC. Using a Montes-sori method to increase eating ability for institutionalised residents with dementia: a crossover design. Journal of Clinical Nursing. 2011; 20(21-22):3092-3101. https://doi.org/10.1111/j.1365-2702.2011.03858.x
37. Tully MW, Matrakas KL, Muir J, Musallam K. The eating behavior scale: a simple method of assessing functional ability in patients with Alzheimer's disease. Journal of Gerontological Nursing. 1997; 23(7):119-121. https://doi.org/10.3928/0098-9134-19970701-08
39. Athlin E, Norberg A, Axelsson K, Möller A, Nordströ G. Aber-rant eating behavior in elderly parkinsonian patients with and without dementia: analysis of video-recorded meals. Research in Nursing & Health. 1989; 12(1):41-51. https://doi.org/10.1002/nur.4770120107
41. Palese A, Bressan V, Hayter M, Watson R. Enhancing indepen-dent eating among older adults with dementia: a scoping review of the state of the conceptual and research literature. BMC Nursing. 2020; 19: 1-13. https://doi.org/10.1186/s12912-020-00425-x
43. Liu MF, Miao NF, Chen IH, Lin YK, Ho MH, Roberts BL, et al. Development and psychometric evaluation of the Chinese Feeding Difficulty Index (Ch-FDI) for people with dementia. PloS One. 2015; 10(7):e0133716. https://doi.org/10.1371/journal.pone.0133716
  44. Bronfenbrenner U. Ecological systems theory. London: Jessica Kingsley Publishers; 1992. p. 187-249.   45. Chang CC. Prevalence and factors associated with feeding difficulty in institutionalized elderly with dementia in Taiwan. The Journal of Nutrition, Health & Aging. 2012; 16(3):258-261. https://doi.org/10.1007/s12603-011-0158-6
 46. Slaughter SE, Hayduk LA. Contributions of environment, co-morbidity, and stage of dementia to the onset of walking and eating disability in long term care residents. Journal of the American Geriatrics Society. 2012; 60(9):1624-1631. https://doi.org/10.1111/j.1532-5415.2012.04116.x
  47. den Ouden ME, Schuurmans MJ, Mueller SS, Brand JS, van der Schouw YT. Domains contributing to disability in activities of daily living. Journal of the American Medical Directors Association. 2013; 14(1):18-24. https://doi.org/10.1016/j.jamda.2012.08.014
  48. Liu W, Jao YL, Williams K. The association of eating performance and environmental stimulation among older adults with dementia in nursing homes: a secondary analysis. International Journal of Nursing Studies. 2017; 71: 70-79. https://doi.org/10.1016/j.ijnurstu.2017.03.004
 49. Liu W, Tripp RT, Williams K, Shaw C. Facilitators and barriers to optimizing eating performance among cognitively impaired older adults: a qualitative study of nursing assistants' perspectives. Dementia. 2020; 19(6):2090-2113. https://doi.org/10.1177/1471301218815053
 
Appendix
Appendix 1
13 Studies Included from the 1283 Studies Selected According to the Scoping Review
3. Health Insurance Review & Assessment Service. A study on the effectiveness and improvement plan of the dementia long term care institution system [Internet]. Seoul: Health Insurance Review & Assessment Service; 2017. [cited 2017 December 15]. Available from: [cited 2017 December 15]. Available from: http://www.alio.go.kr/informationResearchView.do?seq=2334186
  4. Jeon SY, Park KM. Effects of exercise intervention on cognitive function in institutionalized elderly people with dementia: a systematic literature review and meta-analysis. Journal of the Korean Health Service Management. 2020; 14(4):63-75. https://doi.org/10.12811/kshsm.2020.14.4.063
  5. Health Insurance Review & Assessment Service. Dementia life- long medical cost measurement and dementia management policy effect analysis [Internet]. Seoul: Health Insurance review & Assessment Service; 2019. [cited 2019 August 23]. Available from: [cited 2019 August 23]. Available from: http://www.alio.go.kr/informationResearchView.do?seq=2612479
  6. Hyun EY, Oh JJ. Malnutritional status and it's related factors of demented elderly in long-term care facilities. Journal of the Korea Contents Association. 2017; 17(9):426-436. https://doi.org/10.5392/JKCA.2017.17.09.426
  8. Bell CL, Tamura BK, Masaki KH, Amella EJ. Prevalence and measures of nutritional compromise among nursing home patients: weight loss, low body mass index, malnutrition, and feeding dependency, a systematic review of the literature. Journal of the American Medical Directors Association. 2013; 14(2):94-100. https://doi.org/10.1016/j.jamda.2012.10.012
9. Park M, Song JA, Lee M, Jeong H, Lim S, Lee H, et al. National study of the nutritional status of Korean older adults with dementia who are living in long-term care settings. Japan Journal of Nursing Science. 2018; 15(4):318-329. https://doi.org/10.1111/jjns.12203
10. Keller H, Slaughter S. Training programmes and mealtime assistance may improve eating performance for elderly long-term care residents with dementia. Evidence-based Nursing. 2016; 19(1):32. https://doi.org/10.7939/R3862BR43
11. Fetherstonhaugh D, Haesler E, Bauer M. Promoting mealtime function in people with dementia: a systematic review of studies undertaken in residential aged care. International Journal of Nursing Studies. 2019; 96: 99-118. https://doi.org/10.1016/j.ijnurstu.2019.04.005
12. Yun SW, Ryu S. Impact of dementia knowledge, burden from behavioral psychological symptoms of dementia and empathy in the caring behavior of certified caregivers in nursing homes. Journal of Korean Gerontological Nursing. 2015; 17(3):131-141. https://doi.org/10.17079/jkgn.2015.17.3.131
18. Lin LC, Watson R, Lee YC, Chou YC, Wu SC. Edinburgh Feeding Evaluation in Dementia (EdFED) scale: cross-cultural vali-dation of the Chinese version. Journal of Advanced Nursing. 2008; 62(1):116-123. https://doi.org/10.1111/j.1365-2648.2008.04596.x
 19. Keller HH, Gibbs-Ward A, Randall-Simpson J, Bocock MA, Dimou E. Meal rounds: an essential aspect of quality nutrition services in long-term care. Journal of the American Medical Directors Association. 2006; 7(1):40-45. https://doi.org/10.1016/j.jamda.2005.06.009
 20. Palecek EJ, Teno JM, Casarett DJ, Hanson LC, Rhodes RL, Mitchell SL. Comfort feeding only: a proposal to bring clarity to decision-making regarding difficulty with eating for persons with advanced dementia. Journal of the American Geriatrics Society. 2010; 58(3):580-584. https://doi.org/10.1111/j.1532-5415.2010.02740.x
  21. Cho BB, Ryu GW, Choi SC. The study of food habit and degree of depression in nursing home and privite home living elderly. Journal of the Korean Society of Food Culture. 1998; 13(5):475-486.   22. Oh JJ. Assisting demented patients with feeding in nursing homes. Journal of the Korean Gerontological Society. 2006; 26(2):315-328.   23. Lee J. A study on nutrient intake of inpatient dementia elderly patients eating regular diet [master's thesis]. Seoul: Dankook university; 2006. p. 15-48.   24. Jung KA, Lee YA, Kim SY, Jang NS. Associations of cognitive function and dietary factors in elderly patients with alzhei-mers disease. The Korean Journal of Nutrition. 2008; 41(8):718-732.  25. Kim EJ. Studies on food service management and promotion of nutritional status for the dotard of nursing home [master's thesis]. Busan: Dong-A University; 2010. p. 11-12.  26. Colquhoun HL, Levac D, O'Brien KK, Straus S, Tricco AC, Perrier L, et al. Scoping reviews: time for clarity in definition, methods, and reporting. Journal of Clinical Epidemiology. 2014; 67(12):1291-1294. https://doi.org/10.1016/j.jclinepi.2014.03.013
 27. Seo HJ, Kim SY. What is scoping review? Journal of Health Technology Assessment. 2018; 6(1):16-21.  29. Peters MDJ, Godfrey C, McInerney P, Munn Z, Tricco AC, Khalil H. In: Aromataris E, Munn Z, editors. Chapter 11: Scoping Reviews(2020 version). JBI Manual for Evidence Synthesis. Australia: The University of Adelaide; p. 406-451.  32. Liu W, Galik E, Boltz M, Nahm ES, Lerner N, Resnick B. Factors associated with eating performance for long-term care residents with moderate-to-severe cognitive impairment. Journal of Advanced Nursing. 2016; 72(2):348-360. https://doi.org/10.1111/jan.12846
 33. Amella EJ, Grant AP, Mulloy C. Eating behavior in persons with moderate to late-stage dementia: assessment and interventions. Journal of the American Psychiatric Nurses Association. 2008; 13(6):360-367. https://doi.org/10.1177/1078390307309216
  35. Lin LC, Huang YJ, Watson R, Wu SC, Lee YC. Using a Montes-sori method to increase eating ability for institutionalised residents with dementia: a crossover design. Journal of Clinical Nursing. 2011; 20(21-22):3092-3101. https://doi.org/10.1111/j.1365-2702.2011.03858.x
 37. Tully MW, Matrakas KL, Muir J, Musallam K. The eating behavior scale: a simple method of assessing functional ability in patients with Alzheimer's disease. Journal of Gerontological Nursing. 1997; 23(7):119-121. https://doi.org/10.3928/0098-9134-19970701-08
 39. Athlin E, Norberg A, Axelsson K, Möller A, Nordströ G. Aber-rant eating behavior in elderly parkinsonian patients with and without dementia: analysis of video-recorded meals. Research in Nursing & Health. 1989; 12(1):41-51. https://doi.org/10.1002/nur.4770120107
  41. Palese A, Bressan V, Hayter M, Watson R. Enhancing indepen-dent eating among older adults with dementia: a scoping review of the state of the conceptual and research literature. BMC Nursing. 2020; 19: 1-13. https://doi.org/10.1186/s12912-020-00425-x
 43. Liu MF, Miao NF, Chen IH, Lin YK, Ho MH, Roberts BL, et al. Development and psychometric evaluation of the Chinese Feeding Difficulty Index (Ch-FDI) for people with dementia. PloS One. 2015; 10(7):e0133716. https://doi.org/10.1371/journal.pone.0133716
44. Bronfenbrenner U. Ecological systems theory. London: Jessica Kingsley Publishers; 1992. p. 187-249.   45. Chang CC. Prevalence and factors associated with feeding difficulty in institutionalized elderly with dementia in Taiwan. The Journal of Nutrition, Health & Aging. 2012; 16(3):258-261. https://doi.org/10.1007/s12603-011-0158-6
47. den Ouden ME, Schuurmans MJ, Mueller SS, Brand JS, van der Schouw YT. Domains contributing to disability in activities of daily living. Journal of the American Medical Directors Association. 2013; 14(1):18-24. https://doi.org/10.1016/j.jamda.2012.08.014
48. Liu W, Jao YL, Williams K. The association of eating performance and environmental stimulation among older adults with dementia in nursing homes: a secondary analysis. International Journal of Nursing Studies. 2017; 71: 70-79. https://doi.org/10.1016/j.ijnurstu.2017.03.004
49. Liu W, Tripp RT, Williams K, Shaw C. Facilitators and barriers to optimizing eating performance among cognitively impaired older adults: a qualitative study of nursing assistants' perspectives. Dementia. 2020; 19(6):2090-2113. https://doi.org/10.1177/1471301218815053

|
|












