기본간호학 실습교육의 표준화 작업을 위한 기초 연구*
Abstract
Purpose:
Purpose: This study was undertaken to develop directions for research on nursing practice education and also for standardization of contents of Fundamental Nursing Practice (FNP) by identifying and analyzing the present content and inconsistency in FNP textbooks.
Method:
Eleven FNP textbooks published between 2007 and 2013 were selected and itemized nursing contents were compared and analyzed. Nursing professors and practicingnurses prioritized contents identified from an actual condition survey based on theoretical reason and clinical guides for each item.
Results:
Inconsistencies were found for 34 domains with 219 sub items and of them, 21 domains and 84 items needed to be standardized. Number of items that showed consistency between professors and nurses (ICC ≥ .800) was 29 (34.5%) and for complete consistency (ICC=1), 4 (4.8%). Number of items that showed inconsistency between the groups (ICC< .600) was 30 (35.7%) and very low consistency (ICC=0), 10 (11.9%).
Conclusion:
The results indicate a difference between understood validity of content by professors and by nurses and technical differences among FNP textbooks. Therefore confirmation of the items needing to be standardized and differences in understanding content by professors and by nurses shows a need for standardization of practice education between course and clinical practice. These results provide basic data for developing standardized form of FNP education.
Key words: 간호교육, 표준화
Key words: Nursing Education, Standardization
서 론
연구의 필요성
간호학은 이론적인 지식 습득만이 아니라 이론을 바탕으로 실무에서 대상자의 건강 문제에 대해 대처하고 해결할 수 있는 능력을 길러야 하는 실천학문이다[ 1, 2]. 특히 기본간호학은 임상에서 전문적인 간호사로 대상자를 간호할 수 있는 기본적인 이론과 실기를 익히는 과목으로, 기본간호학 실습 교육은 실무에 임하기 전 실습을 통해 임상에서 대상자의 간호문제들을 해결 할 수 있도록 하는 것에 기초가 되는 실기능력을 갖추도록 하는 것이다. 또한 우리 사회가 지식과 정보를 기반으로 하는 사회로 급격하게 변화함에 따라 간호현장 역시 역동적 변화 속에서 전문적인 간호의 요구가 높아지고 있으며[ 3], 이러한 전문적인 간호는 기본간호학 실습 교육을 통하여 습득하고 실무에서 간호문제를 해결할 수 있는 능력에 바탕이 되는 지식과 실기를 배우게 되므로 기본간호학 실습은 매우 중요한 교과목이라고 할 수 있다[ 4]. 기본간호학 실습 교육은 단순히 기본 기술만 익히는 것이 아니라 학생들에게 실제 임상과 같은 경험을 제공할 수 있어야 한다. 하지만 현대 사회는 일반 대중의 의료에 대한 지식수준이 높아지고 환자의 권리보호에 대한 요구가 어느 때 보다도 높아짐에 따라 간호학 실습현장에서 학생들의 학습 여건에 많은 제약이 생기게 되어, 학생들이 임상실습에 적극적으로 참여하여 임상수기를 수행해 볼 기회가 줄어들었다. 따라서 현재 임상 실습에서도 대상자에게 직접 실습을 경험해보기 보다는 대부분 관찰로 대체 되고 있는 상황으로 임상실습을 통해서 실무 능력의 기초를 마련하기가 사실상 어려워진 상태이다[ 1]. 또한 학생의 수는 증가하는 반면 임상 실습이 가능한 곳이 부족하고, 환자들의 권리가 강조되고 간호인력이 충분치 않은 현재, 학생들의 실습은 매우 어려운 상황에 처해 있음을 알 수 있다[ 5]. 이러한 상황에서 사회적 요구를 반영하고 실습의 효율성을 향상시키기 위해 전통적 시범학습, 표준화 환자 이용학습, 사례제시 학습법, 기본간호 임상실습 등 다양한 실습방법을 통해 실습의 효과를 높이는 연구들이 실시되고 있다[ 6, 7, 8]. 그러나 이러한 실습효용성을 높이려는 노력에도 불구하고 학교마다 기본간호 실습 내용의 항목이나 운영방법이 임상에서 필요로 하는 정도의 수준만큼 교육이 이루어지지 못하는 것으로 나타나고 있다[ 2, 7, 9]. 기본간호학 실습이 이루어지는 실습실 환경 역시 임상현장과는 다소 차이가 있고, 실습 내용에 있어서 임상에서 신규 간호사에게 제공되는 실무 교육과 학교에서 시행되는 기본간호학 실습 교육의 내용에 차이가 있으며, 학교에 따라서도 기본 간호학 실습 교육 내용이 다르게 나타났다[ 10, 11, 12]. 이처럼 기본간호학 실습교육은 사회적 요구 변화에 따른 실습 내용의 다양화와 더불어 실무현장과 유사한 실습 환경 확보를 통하여 실습 시설의 향상 및 확대가 이루어지고 있음에도 불구하고, 기본간호학 실습 항목에 대한 구체적인 실습 내용이 표준화되지 않은 상태로 간호 학생들의 교육이 시행되고 있다. 또한 최근 간호 교육 프로그램은 국내외 보건의료 현장에서 요하는 간호사 역량을 갖춘 학생을 배출할 수 있도록 성과 중심 교육체제를 바탕으로 지속적인 프로그램의 개선을 통해 간호교육의 질을 관리할 수 있도록 지원하는 데에 목적을 두고 있고, 학교에서의 교육은 의료현장에서 바로 적용되어 전문적인 지식을 바탕으로 한 의료행위를 할 수 있는 간호사로 교육되어야 한다. 이를 위해서는 먼저 전문적인 간호의 실무 능력을 갖추는 데에 임상현장의 요구를 반영한 표준화된 기본간호 실습교육이 중요하다. 이에 본 연구는 현재 대학에서 주요교재로 사용되고 있는 기본간호학 실습지침서를 검토하여 기본간호 항목별 차이를 분석하고자 한다. 이를 기반으로 기본간호학 실습지침서별 간호술의 항목별 기술상의 차이를 비교 분석하고, 이에 따라 선정항목을 확인하고 기본간호실습 교육 내용의 표준화를 도모하기 위한 기초자료를 제공하고자 한다.
연구 목적
본 연구는 기본간호학 실습교육의 표준화의 기초자료를 제공하기 위하여 2007년부터 2013년까지 국내에서 출간되어 주요교재로 사용되고 있는 11종의 기본간호학 실습 교재를 대상으로 분석하였다. 기본간호학 실습 지침서의 실습내용에 대한 간호항목별 내용을 파악하고 비교 분석하며, 지침서 간의 내용 불일치를 파악하여 각 영역에 따라 내용의 표준화 필요성을 확인하였다. 이를 통해 기본간호학 실습교육 연구의 발전적 방향을 모색하고 기본간호 실습교육의 내용을 표준화하는 방향을 제시하는 데 기초자료를 제공하기 위함이다. 구체적인 목적은 다음과 같다.
첫째, 기본간호 실습의 주요교재로 사용되는 11개 지침서별 간호술의 항목별 기술상의 차이를 확인한다. 둘째, 기본간호실습 항목별 내용의 표준화를 위한 선정항목을 확인한다. 셋째, 기본간호실습 교육의 항목별 내용 차이에 대한 문항별 내적일치도를 확인한다.
연구 방법
연구 설계
본 연구는 기본간호실습 교육 내용의 표준화를 위해 먼저 기본간호학 실습 지침서별 간호항목에 대한 구체적인 내용 차이를 비교 분석하고, 이에 대한 타당도 및 우선순위를 검증한 방법론적 연구이다.
연구 대상 및 자료수집기간
본 연구의 대상자는 전문가 집단과 실무자 집단으로 구성하였다. 기본 간호학 전공교수 10인과 임상경력이 5년 이상되는 전문가 집단 10인을 대상으로 2013년 7월 1일부터 8월 31일까지 2차에 걸친 조사를 실시하였다. 전문가 집단 선정에 있어 기본간호학 전공 교수들에게 이메일로 설문지를 발송하여 조사에 응한 교수들로 구성하였고, 실무자 집단의 선정을 위하여 수도권의 종합병원에 재직 중이거나 간호 대학원에 재학 중인 간호사를 임의 표집하였다. 참여자들의 자료는 연구이외의 목적으로 사용하지 않을 것과 연구 도중 참여를 원하지 않을 경우 언제라도 거부할 수 있음과 이에 따른 어떤 불이익도 받지 않는다는 것도 알려 주고 모든 연구대상자로부터 서면 동의를 받았다.
연구 도구와 측정
본 연구에서 사용한 도구는 자료 수집을 위해 다음의 절차에 따라 연구자가 개발한 설문지로 실시하였다. 연구단계와 측정은 다음과 같다( Figure 1).
2007년부터 2013년까지 국내에서 출간된 11종의 기본간호학 실습 지침서를 대상으로 3인 기본간호학 전공 교수가 기본간호 실습교육의 간호항목별 구체적인 내용의 차이를 조사하고 비교 분석한 결과 차이가 있는 219개 항목을 확인하였다. 선정된 간호술 219 항목의 내용타당도 검증을 위해 1차적으로 기본간호학 교수 10인의 전문가 집단으로 하여금 각 항목의 중요도를 표시하고 우선순위를 나열하여 의견 제출을 통한 의견수집과 항목별 타당도 검증을 실시하였다. 우선순위를 조사하기 위하여 리커트 척도(Likert scale)를 이용하여 ‘전혀 적절하지 않다’를 1점, ‘적절하지 않다’를 2점, ‘적절하다’를 3점 그리고 ‘매우 적절하다’를 4점으로 하여 각 항목별 타당도 점수를 산출하였다. 각 항목별 내용의 추가, 수정, 삭제가 필요한 부분에 대하여 의견을 받았으며, 각 항목에 대한 내용 타당도 지수(Content Validity Index [CVI])를 산출하여 80%이상의 합의가 이루어진 84개의 항목을 선정하였다. -
이렇게 구성된 84개의 항목에 대해 교수와 간호사 간 우선순위 차이 확인을 위해 2차적으로 다음을 조사하였다.
(1) 기본간호학 전공 교수 10인과 간호 실무자 10인을 대상으로 각 84개 항목에 대해 타당도 순으로 우선순위를 정하고, 이론적 근거 또는 임상 지침을 기술 하도록 하였다. 2) 선정항목의 내용이 적절하지 않다고 생각하는 경우, 기타 의견란에 적절한 내용과 이론적 근거 또는 임상 지침을 기술하도록 하였다.
자료 분석
본 연구에 수집된 자료는 SPSS WIN version 17.0 program을 이용하여 분석하였다.
첫째, 연구대상자의 일반적 배경은 빈도수, 백분율, 평균, 표준편차를 이용하였다. 둘째, 기본간호실습 교육 항목별 우선순위 분석은 평균, 표준편차를 이용하여 분석하였다. 셋째, 교수와 간호사 간 기본간호 실습 교육 항목별 우선순위 차이는 급내상관계수를 이용하여 분석하였다.
급내 상관계수(Intraclass Correlation Coefficient [ICC])는 집단 내 조사단위 간에 유사한 특성을 보이는 지를 측정하는 측도이다. 즉, 집단내의 조사단위 간의 동질성을 측정하는 측도로 집단 내의 단위들이 동질적인 경향을 보이면 급내 상관계수는 1에 가까운 값을 가지며, 반대로 서로 이질적이면 0에 가깝거나 음의 값을 갖게 된다.
연구의 제한점
연구대상자 중 간호사를 일부 지역 소재의 간호사 집단으로 편의 표집 하였으므로 연구결과를 전국 규모로 일반화하는데 신중을 기할 필요가 있다. 교수와 간호사 간의 기본간호 실습 교육 항목별 순위의 차이 비교 시 일반적 배경에 따른 차이를 통제하지 못하였다.
연구 결과
연구 대상자의 일반적 배경
연구 대상자의 일반적 특성을 확인한 결과, 교수는 평균 연령 47.00±4.08세, 평균 임상경력 11.40±6.48년, 박사가 100%였으며, 조교수가 50%로 가장 많았으며, 부교수 30%, 교수 20%였다. 간호사는 평균 연령 33.50±3.38세, 평균 임상경력 8.90±3.14년 이었으며, 학사 90%, 석사는 10%였다. 간호사의 직위는 일반간호사 70%, 책임간호사 30%였다( Table 1). 2007년부터 2013년까지 국내에서 출간된 11종의 기본간호학 실습교재를 대상으로 기본간호학 실습 지침서의 실습내용의 현황을 파악하고 비교 분석한 결과, 간호방법의 내용으로 총 34가지 영역의 세부항목 219개에서 실습 지침서간의 불일치가 파악되었다. 이 중 완전히 일치하지는 않지만 의미가 비슷하거나 불일치 내용이 임상적 의의가 없는 항목들을 제외하고 표준화의 필요성 있다고 확인된 것은 개인위생 5항목(자세, 용액, 온도, 마사지 방법 및 횟수), 국소적 약물투여 7항목 (투약 위치, 투약방법, 투약 후 유지시간, 확인시간, 체위, 삽입길이, 보유시간), 기관지 절개관 간호 1항목(소독용액), 내과적 무균술 1항목(손씻는 시간), 대상자 이동 돕기 1항목(침상 가로 대상자 옮기는 방법), 대상자 보행 돕기 2항목(보조기구를 이용한 대상자 보행 돕기 시 자세, 방법), 배뇨관리 5항목 (단순도뇨 삽입 시 윤활제 바르는 길이, 삽입 길이, 유치도뇨 삽입 길이, 증류수 양, 주입용액), 배변관리 5항목(윤활제 바르는 길이, 삽입 방법, 삽입길이, 관장 높이 시간, 삽입길이), 비경구투여 15항목(피내주사 삽입 방법, 주입 크기, 판독시간, 근육주사 자세, 공기량, 소독면적, 정맥주사 지혈대 위치, 삽입 방법, 혈액 채취 방법, 수혈 시 카테터 크기, 주입 속도), 산소요법 1항목(시간), 상처간호 2항목(준비과정, 상처 세척방법), 수술주기 간호 1항목(수술 후 활력징후 측정시간), 억제 대에 대한 간호 2항목(억제대 확인 시간, 적용시간), 온요법 4 항목(습열, 건열, 온도, 시간), 위관삽입 4항목(체위, 길이, 절차, 공기 주입 양), 위관영양 4항목(체위, 높이, 시간), 장루간호 4항목(장루 교환 방법, 장 세척시 주입 양과 주입 높이), 체위관리 7항목(체위 방법, 베게위치, 각도), 활력징후 7항목 (구강체온 위치, 시간, 액와체온 시간, 직장체온 삽입길이, 맥박 측정 위치), 흉부물리요법 3항목(체위배액, 시간, 횟수), 흡인법 3항목(흡인시간, 음압)으로 총 21개 영역 84항목이 최종 확인되었다. 비경구투여가 15항목으로 가장 많았으며, 국소적 약물투여와 활력징후, 체위관리가 각각 7항목 등의 순으로 확인되었다. 불일치 내용으로는 간호 방법, 길이, 높이, 면적, 세척방법, 시간, 온도, 용액의 종류, 위치, 자세, 주입 용량, 준비과정, 측정방법, 측정위치, 횟수 등으로 다양하게 나타났다 ( Table 2).
항목별 실태 조사 내용의 타당성 우선순위
실습 지침서에서 영역별 불일치를 보이는 항목들의 내용을 정리하여 내용의 타당성 우선순위를 교수와 간호사 집단에 각각 조사 하였으며, 집단 간에 매우 신뢰할 만한 일치도를 보이는 결과는 Table 3과 같다. 총 84개의 항목 중에 완전 일치하는 항목은 4개(4.8%) 항목으로 구강간호 영역, 장세척 영역, 흡인 영역, 근육주사 영역의 각 1항목으로 확인되었으며 총 11개(15.5%) 항목에서 급내 상관계수 .95이상으로 매우 높은 일치도를 보였다( Table 3). 급내 상관계수(ICC)가 1로써 집단 간 완전 일치도를 보인 항목을 분석한 결과는 구강간호 영역에서는 일반구강간호의 자세 항목으로 ‘앉게 하거나 침대의 상체를 높임’에 대하여 교수와 간호사 그룹이 응답한 각 내용의 평균은 1.20, 1.30이였고, ‘앉은 자세 또는 측위로 눕힘’에 대하여는 1.60, 1.70으로 거의 일치하였다. ICC통계량 1로(p<.001) 통계적으로 유의미하고 간호사와 교수간의 구강간호영역에 대한 일치도가 높은 것으로 나타났다. 장세척 영역에서는 주입량 항목으로 ‘50 ∼1000cc’인 경우 교수와 간호사의 평균은 1.40로 동일하였고 ‘1000cc’인 경우 평균이 1.60으로 같게 나타났다. 흡인 영역에서는 기관흡인의 세척용액 항목으로 각 내용의 평균은 ‘멸균생리식염수’인 경우 1.10로 동일하였고, ‘물’에 대하여는 1.90 로 같은 값을 가진다. 근육주사 영역에서는 삼각근 부위 주사자세 항목으로 각 내용의 평균은 ‘앉거나 서있거나 옆으로 눕는 자세’는 교수와 간호사 모두 1.40이고, ‘앉은 자세가 바람직’하다는 항목에 대하여 1.60으로 일치하였다(Table3).
특별 구강간호, 위관 삽입, 간헐적 집중식 위관영양, 단순도뇨법, 유치 도뇨법, 배출관장, 반좌위, 배횡와위, 요골맥박측정, 드레싱, 피내주사, 정맥주사, 귀에 약 넣는 법, 직장에 약 넣는 법 영역의 항목을 포함한 29개(34.5%)의 항목에서 급내상관계수 .80∼1.00으로 매우 신뢰할 만한 일치도를 보였다.
항목별 실태 조사 내용의 타당성 우선순위에 대한 교수와 임상 간호사 집단 간 차이
실습 지침서에서 영역별 불일치를 보이는 항목들의 내용을 정리하여 내용의 타당성 우선순위를 교수와 간호사 집단에 각각 조사 하였으며, 집단 간에 신뢰할 만한 일치도를 보이지 않는 결과는 Table 4와 같다. 총 84개의 항목 중에 10개 (11.9%)의 항목에서는 급내 상관계수가 0으로 매우 낮은 일치도를 보였으며, 등 마사지중 횟수(경타법), 간헐적 집중식 위관영양, 장세척 중 세척액 높이, 심호흡 및 기침, 기관흡인 중 음압, 침상가로 대상자 옮기는 방법, 보조기구를 이용한 대상자 보행 돕기, 정맥주사의 정맥주입의 혈액 채취 방법, 수혈영역의 각 1개 항목으로 나타났다( Table 4). ICC통계량이 0으로 완전 불일치를 나타내는 항목을 분석한 결과를 살펴보면 다음과 같다. 첫째, 등 마사지 영역에서 경타법 횟수 항목은 교수와 간호사 그룹이 응답한 각 내용의 평균은 ‘2회’의 경우 교수 평균 1.00이고 간호사 평균은 1.60으로 나타났다. ‘8회’의 경우는 각각 평균이 1.89와 1.60으로 차이가 나타났다. 둘째, 간헐적 집중식 위관영양 영역에서 체위 항목의 각 내용의 평균은 ‘좌위나 반좌위’에 대하여 교수평균은 1.20, 간호사 평균은 1.50이고, ‘우측 high Fowler's 체위’에 대하여는 각각 평균이 1.80와 1.50이다. 셋째, 장세척영역의 세척 액 높이 항목의 각 내용의 평균은 ‘앉은 자세의 어깨높이’에 대하여 교수 평균은 1.50, 간호사 평균은 1.70이고, ‘장루에서 45cm높이’에 대한 항목에 대하여 각각 평균이 1.50와 1.30이다. 넷째, 심호흡 및 기침 영역에서 심호흡 간호방법 항목의 각 내용 평균은 ‘쇄골 아래에 손가락을 대고 압력을 가한다’에 대하여 교수 평균은 1.50, 간호사 평균은 1.90이고 ‘하부 흉골의 측면 양쪽에 시술자의 손바닥을 댄다’는 각각 평균이 1.50와 1.10이다. 다섯째, 기관흡인 영역에서 음압 항목의 각 내용 평균은 ‘적절한 음압’에 대하여 교수평균은 1.80, 간호사 평균은 1.50이고, ‘벽 고정용 흡인기:80∼120mmHg, 이동용 흡인기:7∼15mmHg’에 대하여 각각 평균이 1.20와 1.50으로 나타났다. 여섯째, 보조기구를 이용한 대상자 보행 돕기 영역에서 팔꿈치 각도에 대한 항목의 각 내용 평균은 ‘팔꿈치15∼20도 굴곡’에 대하여 교수 평균은 1.80, 간호사 평균은 1.50이고, ‘팔꿈치 30도 굴곡’에 대하여는 각각의 평균이 1.20와 1.50이다. 일곱째, 정맥주사 영역의 정맥주입시 확인을 위한 생리식염수 용량 항목의 각 내용 평균은 ‘0.5∼2ml’에 대하여 교수 평균은 1.50, 간호사 평균은 2.00이고, ‘2∼3ml’항목에 대하여 각각 의 평균이 1.50와 1.00이다. 여덟째, 중심정맥주입 영역에서 혈액채취방법 항목의 각 내용 평균은 ‘10ml의 생리식염수를 관류한 후 그 주사기로 3-5ml의 혈액을 채취하여 버린다’에 대하여 교수 평균은 1.50, 간호사 평균은 1.30이고, ‘주사기를 연결하여 혈액 5cc를 뽑아버린다’ 라는 항목에 대하여 각각의 평균이 1.50와 1.70이다. 아홉째, 수혈 영역의 카테터 크기 항목의 각 내용 평균은 ‘14∼19G’ 에 대하여 교수 평균은 1.50, 간호사 평균은 1.80이고, ‘18∼20G’에 대하여 각각의 평균이 1.50와 1.20이다.
이 외에도 내과적 손씻기, 억제대 사용, 위관 삽입절차 및 공기 주입양, 지속적 점적식 위관영양, 단순 도뇨법, 배출관장, 복위, 구강 체온 측정 시간, 액와체온, 직장체온, 심첨맥박, Z-tract을 이용한 근육주사법의 공기량과 소독 면적, 중심 정맥을 통한 혈액 채취 시 normal saline 주입량을 포함한 총 30개(35.7%)의 항목에서 급내 상관계수 .60미만으로 일치도를 보이지 않는 것으로 확인되었다.
논 의
우리나라 기본간호학 실습 교재는 출판사마다 다른 근거로 실습 항목에 대한 실습 내용에 차이를 보이고 있으며, 따라서 학교에서 선정한 교재 내용에 따라 기본간호학 실습을 가르치고 있는 실정이다. 따라서 본 연구는 이러한 기본간호학 실습 교재를 이론적 임상적 지침을 근거로 하여 타당한 내용으로 표준화 하는 것을 제안하고자 하였다.
기본간호학 실습 교육의 현황을 조사한 결과 85%정도의 간호 대학에서 실습 기자재를 제외한 실습 준비물이 실습 지침서를 활용하고 있었으며, 주로 출판사에서 구입하는 학교가 50%이상으로 확인되었다[ 10]. 본 연구에서는 2007년부터 2013년까지 국내에서 출간된 11종의 기본간호학 실습 교재를 대상으로 기본간호 실습 교육의 간호 항목별 내용의 현황을 조사하였다. 간호 항목별 내용의 불일치는 총 34가지 영역, 219항목이었으며, 이중 21개 영역 84항목이 표준화가 필요한 것으로 확인되었다. 이 결과는 4년제 간호교육 기관의 기본간호학 실습 교육 현황을 분석한 결과 학교마다 1∼2시간에서부터 7∼8시간까지 다양한 실습 시간을 운영하고 있으며, 시범과 컴퓨터 프로그램 활용 역할극, 사례 연구발표, 비디오 등의 다양한 실습 교육 방법 등을 활용하고 있다는 연구[ 10] 결과를 지지한다. 또한 Kim 등의 연구[ 13]에서 기본간호학 교수와 병원에 근무 중인 간호사를 대상으로 기본간호실습 내용의 현황과 실습 항목별 필요도를 파악하고, 교수와 간호사간 기본간호 실습 필요도 차이를 비교 분석한 결과 대학마다 시행하고 있는 기본간호 실습 항목의 차이가 있으며, 특히 교수와 간호사간의 기본간호 실습 항목에 있어 차이가 있다는 결과와 일치한다. 지침서별 불일치 항목의 타당성 우선순위에 대한 교수와 간호사 집단간의 높은 일치도를 보인 영역은 구강간호, 장세척, 흡인, 근육주사 영역으로 구강 간호의 자세는 앉은 자세 또는 측위로 눕힘 보다는 앉게 하거나 침대의 상체를 높임의 내용이 기본간호학 실습 교육 내용으로 우선순위가 높은 것으로 나타나, 인공호흡기 관련 폐렴을 예방하기 위해서는 구강간호를 자주하고 침대의 상체를 높여 주는 것이 효과적이라는 연구 결과[ 14, 15]들이 반영되어 침대 상체를 높이는 것이 강조되는 것이 반영된 것이라고 생각된다. 장세척의 주입량은 500∼1000cc가 1000cc보다 높은 우선순위가 있는 것으로 확인되었고, 기관 흡인의 세척용액은 물 보다는 멸균 생리식염수를 사용하는 것이 기본간호학 실습 교육 내용으로 우선순위가 높게 나타났으며, 삼각근 부위 근육주사의 자세는 앉은 자세가 바람직하다는 내용 보다는 앉거나 서있거나 옆으로 눕는 자세가 더 높은 우선순위를 보여 교수와 간호사 집단 모두 이론적 또는 임상적 근거가 반영되어 우선순위가 선택된 것으로 생각된다. 하지만 교수와 간호사 집단 간 낮은 일치도를 보이는 항목이 35.7%, 전혀 일치 하지 않는 정도로 확인된 항목도 총 84항목 중에 10개의 항목으로 11.9%정도로 나타났다. 이것은 선행 연구[ 13]에서 교수와 간호사간 기본간호실습 필요도의 인식 차이를 분석한 결과, 기본간호 실습 총 148개 항목 중 64.2%에 해당하는 95개 문항에서 통계적으로 유의한 차이를 보인 결과를 지지한다[ 13]. 또한 실험군의 간호학생에게 임상실습을 대조군에는 교내실습을 각각 시행하게 한 후 임상수행능력을 평가한 결과 통계적으로 유의한 차이를 보였던 연구결과 임상수행 능력에 유의한 차이를 보인 연구 결과[ 7]와도 관련이 있다고 볼 수 있다. 본 연구에서 전혀 일치하지 않는 영역으로는 등 마사지, 간헐적 집중식 위관영양, 장세척, 심호흡 및 기침, 기관흡인, 침상가로 대상자 옮기는 방법, 보조기구를 이용한 대상자 보행돕기, 정맥주사의 정맥주입, 수혈 영역 등이 확인되었다. 등 마사지의 경타법에서 교수 집단은 2회, 간호사 집단은 8회가 기본간호학 실습 교육 내용으로 우선순위가 높게 나타났으며, 위관영양 체위는 교수는 좌위나 반좌위, 간호사는 우측 high Fowler's 체위가, 장세척의 세척액 높이는 교수는 앉은 자세의 어깨높이가, 간호사는 장루에서 45cm 높이가 더 우선순위가 높은 것으로 나타났다. 정맥주입 시 확인을 위한 생리식염수 용량의 경우 교수 집단은 0.5∼2ml, 간호사는 2∼3ml으로 우선순위가 높은 것으로 나타났다. 이러한 결과는 간호사 집단의 경우 임상에서의 경험이 우선순위의 타당도에 영향을 미쳤을 것이라고 생각된다. 선행 연구[ 13]에서 교수와 간호사 집단에게 기본간호 교육의 필요도에 대한 조사시에 교수와 간호사 모두 필요한 항목으로 선정 되었던 위관영양, 정맥주입, 대상자 옮기기 등의 항목이 타당도 우선순위가 전혀 일치하지 않는 항목에 포함되어 있어, 학교와 임상에서의 실습 교육의 표준화가 반드시 필요하다는 것을 알 수 있다. 본 연구는 현재 사용되고 있는 기본 간호학 실습 지침서의 불일치 현황을 파악하여, 표준화가 필요한 항목을 선정하였다. 또한 항목별 차이에 대한 표준안을 개발하기 위해 교수와 간호사 집단에서 항목별로 타당한 내용의 우선순위에 대해 조사하여 분석하였다. 본 연구의 결과는 기본간호 실습 표준안 개발을 위한 기초자료로 사용될 수 있을 것이라고 생각된다.
본 연구는 기본간호학 실습교육의 표준화 작업을 위한 정책연구의 일환으로 국내에서는 기존에 시도되지 않았던 연구로서, 짧은 기간 동안 실습지침서의 표준을 완성하는데 제한점이 있었다. 따라서 실습지침서에 대한 표준을 만들기 보다는 하나의 방안을 제시하는데 목적을 두었다. 기본간호학 실습지침서의 표준대상은 향후 최신 동향을 반영한 표준과 기준에 따라 그 범위가 확대될 수 있으나, 본 연구에서는 정한 표준대상은 현재 교내 실습교육을 위한 지침서를 고려하여 실습교과의 직접적인 도움을 줄 수 있는 영역으로 한정하였다. 이에 대한 정확한 실습교육의 이론적 실제와 근거에 따라 정확한 검증과 실제 지침서에 적용되는 과정 속에서 지속적으로 수정해 나가야 할 것이라고 사료된다.
결론 및 제언
본 연구의 목적은 기본간호 실습 항목에 대한 구체적인 실습 내용의 표준화 개발에 기초 자료를 제시하는 것이다. 이를 위해 2007년부터 2013년까지 국내에서 출간된 11종의 기본간호학 실습교재를 대상으로 영역별, 항목별 실습 교육 간호술의 차이를 확인하고 기본간호학 전공교수 10인의 내용 타당도 검증을 통해 표준화가 필요한 항목을 선정하였으며, 기본 간호학 전공교수 10명과 임상경력 10년 이상의 간호사 10명의 전문가 집단을 대상으로 항목별로 불일치하는 내용에 대해 타당한 순서로 우선순위를 선정하게 하여 비교 분석하였다.
본 연구의 결과는 다음과 같다. 1) 기본간호학 실습 지침서의 항목별 기술상 차이가 있는 것은 34개 영역 219항목이었으며, 이중 표준화가 필요한 것은 21개 영역, 84항목으로 나타났다. 2) 84개의 항목에서 항목별 불일치하는 내용의 타당도가 높은 우선순위를 조사한 결과 교수와 집단간 높은 일치도를 보이는 것은 29개 항목으로 34.5%로 확인되었다. 3) 항목별 실태 조사 내용의 타당성 우선순위에서 일치하지 않는 것으로 보이는 것은 30개 항목으로 35.7%로 분석되었다.
본 연구 결과를 통해 실습 지침서 간의 간호항목별 기술상의 차이와, 교수와 간호사 집단 간의 실습 내용에 대해 실태조사 내용의 타당도에 대한 차이를 파악하였다. 결론적으로 본 연구 결과에서 제시된 표준화가 필요한 항목과 항목들의 내용에 대한 교수와 간호사 집단 간의 차이 확인은 학교와 임상에서의 실습 교육 표준화의 필요성을 의미하며, 기본간호실습 교육의 표준안 개발에 기초 자료가 될 것이다.
본 연구에서 제시한 내용은 기본간호학 실습 교육 표준화에 대한 기초 자료를 제공하는데 의의가 있다. 이러한 연구결과를 바탕으로 다음과 같은 제언을 하고자 한다.
첫째, 본 연구에서 제시된 결과는 전문가 타당도에 대한 결과값을 제시한 것으로, 이를 적용 시 문제점과 효용성을 분석하여 모든 실습지침서의 교육 내용에 차이가 없도록 실습 지침서에 대한 오류를 수정하는 실제 표준화를 위한 체계적인 후속 연구가 지속되어야 한다. 둘째, 본 연구에서 제시한 표준화 영역의 내용체계는 절대적인 것이 아니므로 개정 교육과정을 위한 지침서 개발에 있어 기초자료로 활용되기를 기대한다. 셋째, 본 연구에서 실습 지침서 실습 항목에 대한 내용 차이를 확인하고, 교수와 간호사 집단 간의 실습 내용에 대한 의견의 차이를 확인하였으므로, 향후 이론적인 근거를 바탕으로 임상에서 활용할 수 있는 기본간호 실습교육 표준안 개발하여 적용할 것을 제언한다.
Figure 1.
Measurement steps of the research 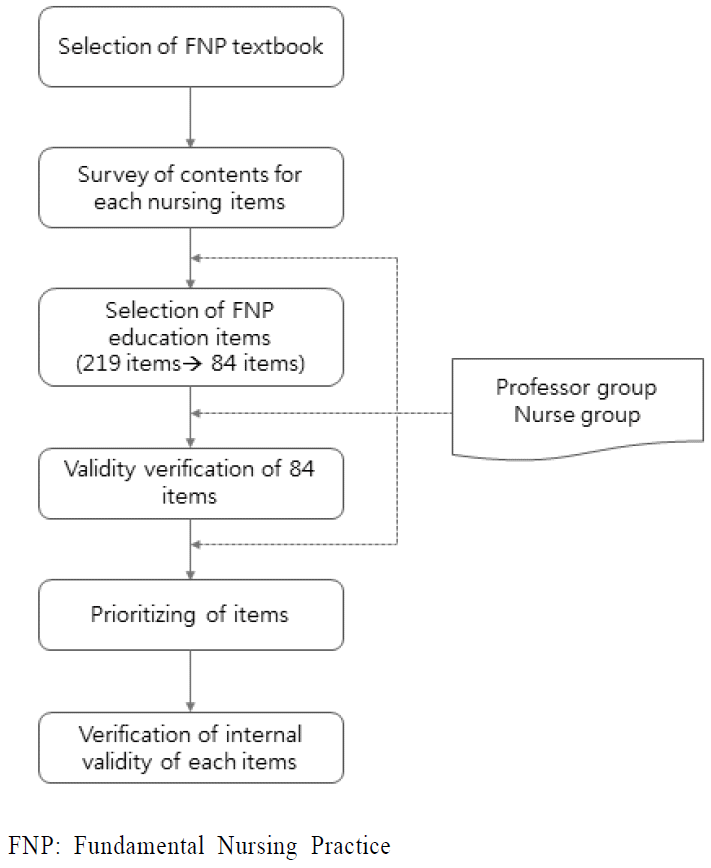
Table 1.
General Characteristics of Participants (N=20)
|
Characteristics |
n(%) |
Mean±SD |
|
Professors (n=10) |
|
|
|
|
Age (years) |
|
|
47.00±4.08 |
|
Education |
PhD degree |
10(100) |
|
|
Clinical career (years) |
|
|
11.40±6.48 |
|
Position |
Assistant professor |
5(50) |
|
|
Associate professor |
3(30) |
|
|
Professor |
2(20) |
|
|
|
Nurses (n=10) |
|
|
|
|
Age (years) |
|
|
33.50±3.38 |
|
Education |
Bachelor degree |
9(90) |
|
|
Master degree |
1(10) |
|
|
Clinical career (years) |
|
|
8.90±3.14 |
|
Position |
Charge nurse |
3(30) |
|
|
Registered nurse |
7(70) |
|
Table 2.
Current State of Inconsistency of Practice Textbook
|
Domains |
Items |
|
Medical aseptic technique |
Occasions for hand hygiene†
|
|
|
Restraint care |
Time for restraint monitoring, duration of time for applying restraints†
|
|
|
Personal hygiene |
Position*, oral care solution*, water temperature†, massage method and number of times (rubbing massage technique)*, massage number of times (percussion massage technique)†
|
|
|
Nasogastric tube insertion |
Position, length of lubricant application*, procedure of insertion†, amount of air injected†
|
|
|
Gastric gavage |
Position (intermittent gastric gavage)†, nursing technique (height)*, position (continuous gastric gavage)†, nursing technique (time to assess)*
|
|
|
Foley care |
Nursing technique (length of lubricant applicatio)*, insertion length (nelaton catheterization)†, the amount, insertion length (foley catheterization)*, the amount of distilled water, the kind of solution |
|
|
Bowel care |
Length of lubricant applicatiot†, procedure of insertion, insertion procedure and the length*, the height†, time for retention, insertion length |
|
|
Colostomy care |
Size for cutting, how to attach*, the amount of solution to inject (bowel irrigation)*, height of irrigation solution |
|
|
Oxygen therapy |
Nursing technique (time)†
|
|
|
Chest physiotherapy |
Nursing technique (position), nursing technique (location), nursing technique (time, number of times) |
|
|
Suction |
Suction time*, negative pressure†, irrigation solution*
|
|
|
Tracheostomy care |
Sterilizing solution*
|
|
|
Position management |
Position (prone)†, position (abdominal position), position (lateral position)*, position (Fowler’s position)*, position (degree), the location of pillow*, explanation of position (dorsal recumbent position)*, explanation of position (trendelenburg) |
|
|
Thermotherapy |
Temperature (moist heating therapy), time (moist heating therapy), temperature (dry heating therapy), time (dry heating therapy) |
|
|
Vital sign |
Position, time (oral temperature)†, time (axillary temperature)†, insertion length†, assessment methods (radial pulse)*, assessment methods (apical pulse)†, assessment location |
|
|
Wound care |
Preparation process*, irrigation method†
|
|
|
Helping the patient to move |
Method†
|
|
|
Helping the patient to walk |
The degree of bending of elbow†, method |
|
|
Parenteral administration |
Insertion method (intradermal injection), insertion size*, time to check, position*, air amount†, area for sterilization†, location for tourniquet application, the location for drawing skin during insertion*, insertion method (degree)*, insertion method (intravenous injection)*, normal saline dosage†, blood collection method†, normal saline injection dosage†, catheter size†, injection speed†
|
|
|
Local administration |
Insertion site, injection method, the duration of time to maintain pressure after injection*, the time to check after injection, position, insertion length, retention time*
|
|
|
Perioperational care |
Time for measurement*
|
Table 3.
Items that Showed High Consistency Between Professors and Nurses: ICC statistics are more than 0.95.
|
Domains |
Items |
Actual condition survey |
Professor M±SD |
Nurse M±SD |
ICC |
|
Statistics |
p-value |
95% CI |
|
Q4 |
(Standard)oral care |
Position |
1) Help a patient sit or elevate head of bed |
1.20±0.42 |
1.30±0.48 |
1 |
<.001 |
(1.000, 1.000) |
|
2) Sitting position or lateral position |
1.60±0.52 |
1.70±0.48 |
|
|
Q7 |
Back massage |
Massage method and number of times (rubbing massage technique) |
1) Massage 8 times over sacrum, buttocks, scapulars, shoulders, upper arms and laterally over the illiac crest |
1.00±0.00 |
1.10±0.32 |
.976 |
.070 |
(-.778, 1.000) |
|
|
2) Massage 5 times over vertebra from coccyx to shoulders |
2.00±0.00 |
1.90±0.32 |
|
|
Q16 |
Continuous drip gastric gavage |
Nursing method (checking time) |
1) 4 hours |
1.30±0.48 |
1.20±0.42 |
.994 |
.003 |
(.786, 1.000) |
|
2) 4 hours~6hours |
1.70±0.48 |
1.80±0.42 |
|
3) 8 hours |
3.00±0.00 |
3.00±0.00 |
|
|
Q26 |
Glycerin enema |
Insertion length |
1) 10 cm |
2.90±0.32 |
2.60±0.84 |
.951 |
.024 |
(.011, .999) |
|
2) Insert enema tip toward navel 7~10 cm for adults, 5~7.5 cm for children, 2.5~3.75 cm for infant |
1.00±0.00 |
1.20±0.42 |
|
3) 8~10 cm |
2.10±0.32 |
2.20±0.42 |
|
|
Q28 |
Colostomy bag change |
Attachment method |
1) Attach the wafer near the side of the stoma then press firmly to abdomen to achieve proper adhesion |
1.80±0.42 |
1.90±0.32 |
.960 |
.090 |
(-.859, 1.000) |
|
2) Press gently abdomen from bottom to top and from inner to outer for 1~2 minutes to achieve proper adhesion to skin |
1.20±0.42 |
1.10±0.32 |
|
|
Q29 |
Bowel irrigation |
Injection dosage |
1) 500~1000cc |
1.40±0.52 |
1.40±0.52 |
1 |
|
(1.000, 1.000) |
|
2) 1000cc |
1.60±0.52 |
1.60±0.52 |
|
|
|
Q35 |
Oral suction and nasal suction |
Suction time |
1) 10~15 seconds per one time |
1.50±0.71 |
1.60±0.70 |
.956 |
.006 |
(.482, .997) |
|
2) Less than 10 seconds |
1.60±0.52 |
1.90±0.99 |
|
3) Total of 3~5 minutes |
2.50±0.85 |
2.40±0.84 |
|
4) 5 minutes |
3.60±0.84 |
3.30±1.16 |
|
|
Q37 |
Tracheal suction |
Irrigation solution |
1) Sterile normal saline |
1.10±0.32 |
1.10±0.32 |
1 |
<.001 |
(1.000, 1.000) |
|
2) Water |
1.90±0.32 |
1.90±0.32 |
|
|
Q38 |
Tracheostomy care |
Sterilizing solution |
1) H2O2 |
1.90±0.32 |
1.80±0.42 |
.960 |
.090 |
(-.859, 1.000) |
|
2) H2O2 and normal saline 1:1 |
1.10±0.32 |
1.20±0.42 |
|
|
Q40 |
Lateral position |
Position method |
1) Make spine straight with pillows under head and shoulders |
1.80±0.42 |
1.90±0.57 |
.964 |
.018 |
(.164, .999) |
|
2) Apply pillows under a patient’s head and neck |
2.80±0.42 |
2.60±0.70 |
|
3) With lateral position, check if a patient’s spine is in its natural position and shoulders and buttocks are in good position. At this point, check if a patient’s ears, shoulder acromion, anterior superior iliac spine are in a straight line |
1.40±0.84 |
1.50±0.85 |
|
|
Q44 |
Dorsal recumbent position |
Position explanation |
1) Raise both hands above head |
1.90±0.32 |
1.80±0.42 |
.960 |
.090 |
(-.859, 1.000) |
|
2) Lie on the back with lower limbs flexed and rotated outward and with arms extended on the bed or elbows flexed naturally above head |
1.10±0.32 |
1.20±0.42 |
|
|
Q65 |
Intramuscle administration (deltoid site) |
Position |
1) Sitting or standing or lying on the side |
1.40±0.52 |
1.40±0.52 |
1 |
|
(1.000, 1.000) |
|
2) Sitting position is proper |
1.60±0.52 |
1.60±0.52 |
|
|
|
Q84 |
Post operational care |
Time for measurement |
1) Every 4 hours |
2.00±0.00 |
1.90±0.32 |
.976 |
.070 |
(-.778, 1.000) |
|
2) 4 times every 15 minutes, 2times every 30 minutes, in stable condition 2 times every hour |
1.00±0.00 |
1.10±0.32 |
Table 4.
Items that Showed Low Consistency Between Professors and Nurses: ICC statistics are less than 0.3.
|
Domains |
Items |
Actual condition survey |
Professor
|
Nurse
|
ICC
|
|
M±SD |
M±SD |
Statistics |
p-value |
95% CI |
|
Q6 |
Bathing - shower or bath |
Water temperature |
1) 37.7~40,5ºc |
2.60±1.43 |
1.30±0.95 |
.140 |
.411 |
(-.842, .907) |
|
2) 40~43ºc |
2.10±0.88 |
2.20±0.42 |
|
3) 43ºc |
2.10±0.74 |
2.80±0.42 |
|
4) 43~46ºc |
2.80±1.40 |
3.70±0.95 |
|
|
Q8 |
Back massage |
The number of times (percussion massage technique) |
1) 2 times |
1.00±0.00 |
1.60±0.52 |
0 |
.500 |
(-.997, .997) |
|
2) 8 times |
1.89±0.33 |
1.60±0.70 |
|
|
Q13 |
Intermittent bolus gastric gavage |
Position |
1) Sitting position or semi-sitting position |
1.20±0.42 |
1.50±0.53 |
0 |
.500 |
(-.997, .997) |
|
2) Right high fowler’s position |
1.80±0.42 |
1.50±0.53 |
|
|
Q24 |
|
Height of enema bag |
1) 30~45 cm |
1.80±0.92 |
3.10±1.52 |
.201 |
.352 |
(-.730, .870) |
|
|
2) 45~5 0cm |
3.89±1.76 |
3.60±1.07 |
|
|
3) 4 5cm |
2.89±1.36 |
3.60±0.97 |
|
|
4) High pressure enema: 45 cm, Low pressure enema: less than 30 cm |
2.80±1.03 |
2.00±1.15 |
|
|
5) High enema: 30~45 cm / General enema: 30 cm / Low enema: 7.5 cm |
3.40±1.26 |
2.70±1.83 |
|
|
Q30 |
Bowel irrigation |
Height of irrigation solution |
1) At shoulder level in a sitting position |
1.50±0.53 |
1.70±0.48 |
0 |
.500 |
(-.997, .997) |
|
2) 45 cm above from colostomy |
1.50±0.53 |
1.30±0.48 |
|
|
Q33 |
Deep breathing and couphing - deep breathing |
Nursing method |
1) Put pressure on subclaviclular area with fingers |
1.50±0.53 |
1.90±0.32 |
0 |
.500 |
(-.997, .997) |
|
2) Put nurse’s palms on the both sids of lower sternum |
1.50±0.53 |
1.10±0.32 |
|
|
Q36 |
Tracheal suction |
Negative pressure |
1) Proper negative pressure |
1.80±0.42 |
1.50±0.53 |
0 |
.500 |
(-.997, .997) |
|
2) Wall suction machine: 80~120mmhg, Portable suction machine: 7~15mmhg |
1.20±0.42 |
1.50±0.53 |
|
|
Q50 |
Assessment of body temperature Oral temperature |
Location |
1) Under tongue on left side, Right side of sublingual pocket area |
2.80±0.79 |
1.90±1.29 |
.222 |
.336 |
(-.719, .876) |
|
2) Depressed area located on both sides of frenulum of tongue |
1.40±0.97 |
2.30±0.67 |
|
3) Under patient’s tongue |
2.80±1.23 |
3.50±1.35 |
|
4) Under patient’s tongue at midline |
4.90±0.32 |
3.20±1.14 |
|
5) Right or left side of heatpocket of frenulum of tongue |
2.50±1.18 |
4.10±1.52 |
|
|
Q58 |
Wound irrigation |
Irrigation method |
1) After putting irrigation solution 35 cc into a syringe with 18g needle, use pressure about 8~15mmhg |
2.00±1.05 |
1.50±0.71 |
.219 |
.391 |
(-.923, .968) |
|
2) After putting irrigation solution into a 30~50 ml syringe and connect 18~19G needle |
1.90±0.32 |
1.90±0.74 |
|
3) After putting irrigation solution into a 35 ml syringe and connect 19G needle or vessel catheter |
2.10±0.99 |
2.60±0.70 |
|
|
Q59 |
How to move patient near bed |
Method |
1) Position a cane 6~10 inches (15~25 cm) ahead |
1.50±0.53 |
1.40±0.52 |
0 |
.500 |
(-.997, .997) |
|
2) Position a cane 15 cm ahead left side |
1.50±0.53 |
1.60±0.52 |
|
|
Q60 |
Helping patients walk with walking assistance device |
Degree of elbows |
1) Bend elbow to a 15~20 degree angle |
1.80±0.42 |
1.50±0.53 |
0 |
.500 |
(-.997, .997) |
|
2) Bend elbow to a 30 degree angle |
1.20±0.42 |
1.50±0.53 |
|
|
Q72 |
Intravenous administration Intravenous injection |
Normal saline dosage for checking injection |
1) 0.5~2 ml |
1.50±0.53 |
2.00±0.00 |
0 |
.500 |
(-.997, .997) |
|
2) 2~3 ml |
1.50±0.53 |
1.00±0.00 |
|
|
Q73 |
Central venous injection |
Blood sampling method |
1) After flushing normal saline 10 ml into a syringe and then withdraw 3-5 ml of blood and discard |
1.50±0.53 |
1.30±0.48 |
0 |
.500 |
(-.997, .997) |
|
2) After connecting syringe and withdrawing 5 ml of blood and discard |
1.50±0.53 |
1.70±0.48 |
|
|
Q75 |
Transfusion |
Catheter size |
1) 14~19G |
1.50±0.53 |
1.80±0.42 |
0 |
.500 |
(-.997, .997) |
|
2) 18~20G |
1.50±0.53 |
1.20±0.42 |
|
|
Q76 |
|
Injection speed |
1) 10~25 drops per minute |
2.22±0.97 |
3.00±0.94 |
.247 |
.344 |
(-.806, .925) |
|
|
2) 20 drops per minute |
2.11±1.05 |
2.30±1.06 |
|
|
3) 10~15gtt(10~25 drops per minute) |
2.50±1.58 |
1.60±1.07 |
|
|
4) 10~20 drops per minute |
3.00±0.71 |
3.10±0.88 |
References
1. Waldner MH, Olson JK. Taking the patient to the classroom: Applying theoretical frameworks to simulation in nursing education [Internet]. Germany: International Journal of Nursing Education Scholarship; 2007. [cited 2012 May 15]. Available from: http://www.bepress.com/ijnes/vol4/iss1/art18
2. Yoo MS. A study for the improvement of a fundamental nursing practice course. Journal of Korean Academy of Fundamentals of Nursing 2000; 7(1):60-70.
3. Distler JW. Critical thinking and clinical competence: Results of the implementation of student-centered teaching strategies in an advanced practice nurse curriculum. Nurse Education in Practice 2007; 7(1):53-59. http://dx.doi.org/10.1016/j.nepr.2006.08.003
 4. Kim JI, Lim NY, Kim KS. Development of standard of educational equipment for fundamental nursing practice in BSN programs. Journal of Korean Academy of Fundamentals of Nursing 2003; 10(3):415-426.
5. Medley CF, Horne C. Using simulation technology for undergraduate nursing education. Journal of Nursing Education 2005; 44(1):31-34.  6. Song KA, Park HJ, Yeom HA, Lee JE, Joo GE, Kim HJ. The development and evaluation of a new educational program, introduction to clinical nursing, for third year nursing students. Journal of Korean Academy of Fundamentals of Nursing 2012; 19(3):322-333.  7. Yoo JH, Cho HS, Lee SH. Effects of clinical basic nursing practice of the nursing students on clinical competency. Journal of Korean Nursing Administration Academic Society 2002; 8(1):45-53.
8. Yoo MS, Yoo IY, Park YO, Son YJ. Comparison of student's clinical competency in different instructional methods for fundamentals of nursing practicum. Journal of Korean Academy of Nursing 2002; 32(3):327-335.
9. Byeon YS, Lim NY, Kang KS, Sung MS, Won JS, Ko IS, et al. Clinical nursing competency for new graduate nurses: A grounded theory approach. Journal of Korean Academy of Fundamentals of Nursing 2003; 10(1):47-56.
10. Byeon YS. The present status and future direction of practicum of fundamentals of nursing in baccalaureate nursing programs. Journal of Korean Academic Society of Nursing Education 2005; 11(2):169-176.
11. Je MS. A study for the development of the fundamental nursing practice education: Focused on a nursing college. Journal of Korean Academy of Fundamentals of Nursing 1999; 6(2):331-346.
12. Yoo JH. A study on the practical education in fundamentals of nursing. Journal of Korean Academy of Fundamentals of Nursing 1995; 2(2):199-211.
13. Kim KH, Chang SO, Kang HS, Kim KS, Kim JI, Kim HS, et al. Content and educational needs for fundamental nursing practice. Journal of Korean Academy of Fundamentals of Nursing 2011; 18(4):506-519.
14. Hanneman SK, Gusick GM. Frequency of oral care and positioning of patients in critical care: A replication study. American Journal of Critical Care 2005; 14(5):378-386.  15. O'keefe-McCarthy S. Evidence-based nursing strategies to prevent ventilator-acquired pneumonia. Dynamics 2006; 17(1):8-11. 
|
|












